Когда происходит овуляция?
Содержание:
- ЗДОРОВЫ ЛИ ДЕТИ РОЖДЕННЫЕ В РЕЗУЛЬТАТЕ ЭКО?
- Формула овуляции
- Созревание яйцеклетки
- ВАРИАНТЫ ПРОВЕДЕНИЯ ЭКО.
- НАДО ЛИ МНЕ ИЗМЕНЯТЬ ОБРАЗ ЖИЗНИ ПРИ ЭКО?
- Сколько яйцеклеток у женщины? Интересные факты и особенности
- Что происходит при старении яичников
- Что делать, если забеременеть не получается?
- Симптомы истощения яичников
- Плохо растут фолликулы
- ЭТАПЫ ЭКО.
- Отсутствие овуляции
- Процесс старения
- Этапы процедуры
- Фолликулогенез
- Рекомендации для оценки овариального резерва
- Проблемы с овуляцией и их решение
- Оплодотворение и зачатие
- Выводы
ЗДОРОВЫ ЛИ ДЕТИ РОЖДЕННЫЕ В РЕЗУЛЬТАТЕ ЭКО?
Да. За последние 20 лет было проведено колоссальное количество научных исследований, доказывающих, что дети рожденные после ЭКО и дети зачатые естественным путем, абсолютно одинаково развиваются и имеют схожее здоровье. Но необходимо понимать, что Ваши эндокринные и воспалительные заболевания, которые привели к бесплодию, могут негативно сказаться на течении беременности и родов, что создает определенные риски. Но, тем не менее, на сегодня число «ЭКОшных» детей в мире составляет более 5 млн.
Свое влияние оказывает и средний возраст женщины после ЭКО — он намного больше, чем при естественном зачатии. После 35 лет риск рождения генетически неполноценного ребенка возрастает у всех женщин без исключения!
Еще один фактор, который может сказаться на здоровье детей после ЭКО – это многоплодие. Так как для увеличения шансов на наступление беременности на перенос отбирают 1-2 эмбриона, то увеличивается риск многоплодной беременности. Решение о количестве переносимых эмбрионов принимается врачом и эмбриологом на основании данных о здоровье пациента и качестве полученных эмбрионов, чтобы беременность была максимально безопасной для женщины и ребенка.
Формула овуляции
Знать, когда происходит овуляция, важно для решения двух вопросов: если женщина хочет забеременеть или если женщина выбирает календарный метод предохранения от беременности. Фертильный период — период, когда может произойти оплодотворение — длится примерно шесть дней: пять дней до овуляции и день овуляции
Наиболее высокая вероятность зачатия в течение двух дней накануне и в день овуляции.
Вычислять день овуляции математически имеет смысл, если у вас очень четкий и стабильный менструальный цикл. Длина первой фазы цикла варьируется. Вторая фаза более стабильна и составляет 14 дней. Соответственно, чтобы вычислить день овуляции, надо из длины цикла вычесть 14. В идеальном 28-дневном цикле овуляция приходится ровно на середину: 28-14 = 14. В коротком цикле она будет наступать раньше: например, при длине цикла 24 дня, овуляция придется примерно на 10-й день. В длинном — позже: 33-14 = 19. Для женщин, у которых менструальный цикл колеблется на несколько дней, формула усложняется: нужно учитывать продолжительность и самого короткого и самого длинного цикла, вычислить среднее. И все равно цифра будет лишь приблизительная.
Женщина может определить дни, благоприятные для зачатия, если обратит внимание на изменения, которые происходят с ней в определенные дни цикла. Наиболее заметны эти изменения в слизистой матки и шейке матки
Созревание яйцеклетки
Созревание яйцеклетки у девушек начинается еще в подростковом возрасте, когда устанавливается менструальный цикл. С этого момента в организме созревает женская половая клетка и происходит это один раз в цикл. После наступления овуляции и выхода ее из яичника происходит ее попадание в маточные трубы, где она может встретиться со сперматозоидом и наступит беременность.
В один цикл происходит созревание одной — двух яйцеклеток, и длительность этого процесса может быть различной. Иногда этот процесс занимает от нескольких дней до одного месяца, но чаще всего он длится около двух недель. Воздействие фолликулостимулирующего гормона приводит кому, что в яичнике начинается рост фолликула. Известно, сколько яйцеклеток у женщин созревает в фолликуле за один цикл — всего одна — две, которые выбраны для наступления овуляции.
Первоначально размер такой женской половой клетки достигает одного миллиметра, но через несколько недель он увеличивается до двух сантиметров. Гипофизом выбрасывается большое количество лютеинизирующего гормона и это приводит к наступлению овуляции. В менструальный цикл из фолликула выходит одна яйцеклетка и ее способность к зачатию составляет всего 24 часа.
За все жизнь женщины менструальный цикл у нее может наступать примерно множество раз, и это обозначает, что для успешного зачатия хватит тысячи половых клеток. Однако, с возрастом производство яйцеклеток в организме существенно уменьшается, а также происходит снижение их качества
Именно по этой причине важно определить, какое количество яйцеклеток вырабатывается у женщины в определенный момент, и какого они качества
ВАРИАНТЫ ПРОВЕДЕНИЯ ЭКО.
Существует два варианта проведения программы ЭКО:
- в стимулированном цикле (стимуляция суперовуляции гормональными препаратами)
- в естественном цикле (без стимуляции)
Протокол ЭКО подбирается врачом индивидуально и зависит от множества факторов, таких как возраст женщины, овариальный резерв, гормональный статус и т.д.
Стимулированный протокол ЭКО – это протокол, в котором проводят стимуляцию суперовуляции. Это необходимо для того, чтобы получить большее количество яйцеклеток (в естественном цикле созревает, как правило, одна яйцеклетка, реже две), что дает возможность получить большее количество эмбрионов, и соответственно, увеличивается вероятность беременности, по сравнению с естественным протоколом. Стимулированный протокол бывает длинным и коротким, выбор протокола строго индивидуален и решение принимает лечащий врач.
Естественный цикл ЭКО – подразделяется на «натуральный» естественный цикл – без гормональной стимуляции, и модифицированный – с незначительной стимуляцией. ЭКО в естественном цикле возможно, когда имеются противопоказания к стимуляции яичников или отсутствует ответ яичников на стимуляцию.
НАДО ЛИ МНЕ ИЗМЕНЯТЬ ОБРАЗ ЖИЗНИ ПРИ ЭКО?
Это зависит от того, какой был образ жизни до лечения. У беременности есть два главных врага — это вредные привычки и избыточный вес. Научно доказано, что курение и алкоголь существенно снижают результативность ЭКО. Вероятность наступления беременности существенно ниже, если курит или принимает алкоголь любой из супругов. В некоторых европейских клиниках ЭКО на лечение принимаются пары, не ранее, чем через 6 месяцев, после отказа от вредных привычек.
Лишний вес также негативно влияет на исход лечения методом ЭКО. Индекс массы тела (ИМТ) свыше 29 значимо снижает вероятность беременности и увеличивает вероятность выкидыша.
Этот материал написан с целью проинформировать Вас о лечении бесплодия методом ЭКО/ИКСИ и ответить на сопутствующие вопросы. Подробно обсудить то, что осталось непонятным, Вы можете на приеме у гинеколога-репродуктолога в нашем медцентре, чтобы сообща достичь намеченной цели — долгожданной беременности.
Использованы материалы сайтов:
www. probirka.ru
www. baby.ru
www.moymalish.com
www.biotex.com
www.onclinic.ru
Сколько яйцеклеток у женщины? Интересные факты и особенности
Женский организм полон тайн и особенностей. В отличие от мужчин, тело представительницы слабого пола подвержено циклическим изменениям. Данная статья расскажет вам об особенностях женского организма. Вы узнаете, сколько яйцеклеток у женщины. Также выясните интересные факты о развитии данной гаметы.
Женский организм
Тело представительницы слабого пола создано для воспроизведения потомства. Именно в этом процессе основное участие принимают яйцеклетки. Стоит сказать, что для оплодотворения необходима еще и мужская гамета. Только при слиянии этих двух частей образуется зародыш, который впоследствии становится эмбрионом.
Сколько яйцеклеток у женщины?
Пол будущего ребенка закладывается в утробе матери примерно на 8 неделе развития. Именно в этот период у будущих девочек начинают формироваться яичники и матка. Вплоть до 20 недели развития количество женских фолликулов растет. Достигает своего пика оно примерно в середине беременности. Сколько яйцеклеток у женщины на этот момент? Ученые говорят о том, что количество гамет в данный период составляет от 6 до 8 миллионов.
Далее происходит обратное преобразование. Женские гаметы начинают проходить отбор. При этом большая часть из них исчезает. К моменту рождения в яичниках девочки находится порядка одного миллиона фолликулов. Однако не все они будут способны принести потомство.
Начало полового созревания
Сколько яйцеклеток у женщины, которая способна к оплодотворению? Примерно к 12-17 годам девочка сталкивается с первой менструацией. После этого в течение одного года устанавливается женский цикл. Именно с этого момента представительница прекрасного пола может стать матерью. В год у здоровой женщины происходит от 10 до 20 овуляций. В этот период представительница прекрасного пола имеет около 300 тысяч яйцеклеток. С каждым месяцем данная цифра сокращается.
Большую роль играют заболевания репродуктивной системы. Если женщине по тем или иным причинам удаляют часть яичника или орган полностью, то количество гамет, способных к оплодотворению, значительно уменьшается. Также на количество яйцеклеток большое влияние оказывают различные гормональные препараты. Так, прием оральных контрацептивов тормозит созревание фолликулов и останавливает овуляцию. Можно ли таким способом сохранить часть клеток? Медики дают утвердительный ответ на данный вопрос.
По статистике, к 35 годам в яичниках у женщин остается около 25 тысяч клеток. Если с начала полового созревания представительница слабого пола начнет принимать оральные контрацептивы, то есть шанс увеличить эту цифру.
Овуляция
Сколько яйцеклеток созревает у женщины каждый месяц? Все зависит от состояния здоровья репродуктивной системы и генетической предрасположенности.
У среднестатистической женщины в год должно выйти из яичника не менее 10 яйцеклеток. Медики допускают два или три ановуляторных цикла, не следующих друг за другом. Также есть представительницы прекрасного пола, у которых в один менструальный цикл может выделяться более одной гаметы. Чаще всего это те дамы, в семье которых наблюдалось рождение двоих или более детей одновременно.
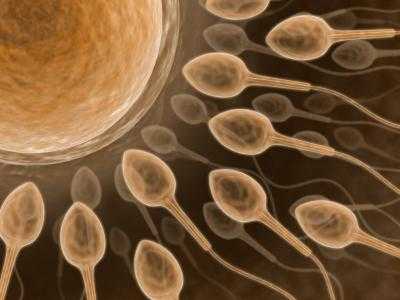
Зачатие
Сколько оплодотворяется яйцеклетка у женщин? Ученые называют временной промежуток от нескольких часов до пары дней.
Стоит отметить, что сперматозоиды способны жить в женском теле до одной недели. Именно поэтому не всегда нужен контакт во время овуляции для оплодотворения. Мужские гаметы могут дожидаться разрыва фолликула в маточных трубах, детородном органе или цервикальном канале. Как только происходит овуляция, и клетка высвобождается из фолликула, сперматозоид проникает в нее.
Особенности строения половых клеток
Сколько хромосом в яйцеклетке человека? Медиками установлен тот факт, что каждый месяц у женщины вырабатываются разные по строению и содержанию клетки. Так, в норме половая гамета содержит 24 хромосомы. Именно такие яйцеклетки встречаются в большинстве случаев. Однако если произошла овуляция, в результате которой вышла гамета с большим набором хромосом, то есть вероятность рождения ребенка с патологическими синдромами.
Заключение
Теперь вы знаете основные интересные факты о яйцеклетках и их количестве. В настоящее время медики разработали лабораторные исследования, которые позволяют выяснить, сколько яйцеклеток осталось в организме женщины. Для этого нужно сдать анализы на фолликулостимулирующий, лютеинизирующий и антимюллеров гормоны. Исследование проводится при помощи венозной крови в течение нескольких суток. Данные позволят оценить состояние здоровья репродуктивной функции любой женщины. Держите количество своих половых клеток под контролем и будьте всегда здоровы. Успехов вам!
Что происходит при старении яичников
Яичники – это парные половые железы, которые выполняют двойную функцию в женском организме. Во-первых, это репродуктивный орган, в котором созревают яйцеклетки. Во-вторых, это орган эндокринной системы, и в нем вырабатываются гормоны (тестостерон, прогестерон), которые «отвечают» за возможности деторождения и контролируют менструальный цикл. При преждевременном старении яичников нарушаются обе эти функции.
Овариальный резерв – это совокупность всех яйцеклеток женщины. Они созревают в каждом менструальном цикле в яичниках. К моменту рождения женщины количество яйцеклеток составляет около 1 миллиона. В процессе взросления их число снижается. К половому созреванию их остается уже около 300 тысяч.
В каждом менструальном цикле начинают развиваться сразу несколько фолликулов с яйцеклетками. Достигает же зрелости только один, доминантный. Именно в нем и происходит овуляция, остальные – погибают. Уменьшение количества яйцеклеток (снижение овариального резерва) происходит на протяжении всей жизни. Но иногда случается и раньше.
В норме старение яичников должно происходить после 50 лет. Это тот возраст, когда репродуктивная функция женщины, как правило, подходит к концу. Но ранний климакс (а за ним и преждевременное старение яичников) может начаться даже у 30-летних, что считается патологией, которую нужно лечить.
Что делать, если забеременеть не получается?
По наблюдениям, около 13 % пар, не имеющих серьезных проблем со здоровьем, мечтают о детях, но у женщины не получается забеременеть. Пара может считаться бесплодной, если на протяжении одного и более года ведется активная половая жизнь без применения контрацепции, но у женщины не наступает беременность.
Если забеременеть долго не получается, будущим родителям следует пройти обследование
Важно, чтобы мужчина тоже посетил врача и сдал анализы, так как проблемы в работе репродуктивной системы могут быть не только у будущей мамы, но у будущего отца.
Цель обследования – выявить причину бесплодия. И после этого, конечно же, сделать все возможное, чтобы наступила беременность
Нарушения в работе мужской репродуктивной системы могут быть разными – от варикоцеле или инфекционных заболеваний до ухудшения качества спермы по неизвестной причине. Не всегда мужчине требуется хирургическое лечение или прием гормонов. Например, в случае воспалительных процессов, врач назначит антибактериальные препараты. А в случае недостаточного количества сперматозоидов, способных к оплодотворению, может потребоваться прием Сперотона – препарата, который доказал свою эффективность в данной ситуации.
Нарушения в работе женской репродуктивной системы тоже носят разный характер: от гормональных проблем до стрессов. Зачать ребенка может мешать высокий уровень пролактина, или отсутствие овуляции, непроходимость маточных труб, тонкий эндометрий, различные воспалительные процессы и т.д. Лечение женщины от бесплодия подбирается в зависимости от причины. В частности, женщинам со сниженной фертильностью из-за недостаточной толщины эндометрия, нерегулярного цикла или высокого уровня пролактина может быть назначен комплекс Прегнотон, с витаминами, минералами, аминокислотами и экстрактом витекса.
Мужской и женский факторы бесплодия одновременно выявляются примерно у 20 % бесплодных пар. Причем причина может быть именно в партнерстве – например, иммунологическая несовместимость или несовпадение комбинации генов будущих родителей. А может быть так, что фертильность снижена у каждого из родителей, что в итоге уменьшает вероятность зачатия практически до нуля
Важно отметить, что нередко причиной ненаступления беременности являются заболевания, передающиеся половым путем, которые протекают бессимптомно у обоих партнеров. В таком случае будущим родителям достаточно пройти курс лечения.
Идиопатическое бесплодие – ситуация, когда обследования не показывают отклонений ни у мужчины, ни у женщины, а зачатия не происходит.
Главное, помнить, что сегодня медицина умеет решать множество проблем, вызывающих бесплодие. И специалисты, безусловно, подберут самый эффективный для вашего случая. В арсенале современных репродуктологов самые разные средства – от проверенных витаминно-минеральных комплексов до вспомогательных репродуктивных технологий (ВРТ).
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИЭКСПЕРТОВ.
Симптомы истощения яичников
При выраженном снижении овариального резерва отмечаются симптомы, характерные для менопаузы, так как яичники перестают вырабатывать яйцеклетки. Только в одном случае это происходит преждевременно (около 40 лет), а во втором – как норма.
К симптомам преждевременного старения яичников относят:
— Менструальную дисфункцию (нарушение цикла, уменьшение выделений). Возможно даже наступление аменореи – прекращения менструации.
— Проблемы с зачатием. О них можно говорить, если женщина не может забеременеть больше полугода.
— Приливы (внезапные приступы жара).
— Частая тахикардия (учащенное сердцебиение).
— Повышенная утомляемость, слабость.
— Снижение либидо, недостаток влагалищной смазки, боль во время полового акта.
— Беспокойный сон.
— Синдром «сухого глаза» (жжение, чувство рези и инородного тела в глазу).
— Выпадение волос, ломкость ногтей.
— Сухость кожи, стремительное появление морщин.
— Остеопороз (кости становятся менее плотными, ломкими).
Разнообразие симптоматики обусловлено тем, что яичники связаны как с гормональной, так и с эндокринной системой. Если дает сбой одна из них, то это влияет и на другую.
Также меняется гормональный фон — снижается уровень эстрогенов, в связи с чем происходят атрофические изменения половых органов и молочных желез.
Плохо растут фолликулы
Недоразвитость структурных компонентов яичников является одной из основных причин женского бесплодия. При отсутствии доминантного фолликула в кровь не поступают лютеинизирующие гормоны, стимулирующее наступление овуляции. К основным причиной недостаточного развития половых клеток относятся:
- патологии гипоталамуса;
- нарушение генеративной функции яичников;
- злоупотребление противозачаточными средствами;
- последствия инфекции в малых половых органах;
- патологии щитовидной железы;
- эндокринные нарушения;
- депрессия и эмоциональная нестабильность;
- образование опухолей в гипофизе.
Адекватная гормональная терапия позволяет восстановить менструальный цикл и процесс созревания ооцитов. При неэффективности консервативного лечения назначается каутеризация яичников, которая заключается в хирургическом удалении недоразвитых клеток из половых желез.
ЭТАПЫ ЭКО.
В нашем медицинском центре перед вводом в программу ЭКО Вы пройдете тщательное обследование (прегравидарная подготовка) с оценкой не только репродуктивных функций, но и общего функционального состояния, так как успешный исход лечения зависит от множества факторов, которыми нельзя пренебрегать.
Продолжительность цикла ЭКО от первой инъекции до теста на определение ХГЧ составляет 5-6 недель.
1. Стимуляция суперовуляции препаратами ФСГ
ФСГ – фолликулостимулирующий гормон (препарат пурегон, Гонал). Суперовуляция – это созревание одного и более фолликулов в яичниках. Продолжительность стимуляции овуляции при экстракорпоральном оплодотворении составляет 8-14 дней. Достижение фолликулами 15-20 мм в диаметре свидетельствует о созревании яйцеклеток, далее назначается препарат овитрель или прегнил, хорагон (хорионический гонадотропин) для того, чтобы яйцеклетки окончательно дозрели. Через 36 часов назначается трансвагинальная пункция фолликулов (забор яйцеклеток).
2. Пункция фолликулов.
Пункция фолликулов – это забор ооцитов из яичников. Эта процедура осуществляется под контролем УЗИ и внутривенной общей анестезией. Жидкость, аспирированная из фолликулов исследуется эмбриологом на наличие ооцит — кумулюсных комплексов (яйцеклетка, окруженная специальными клетками, которые защищают и питают ее).
3. Эмбриологический этап.
Полученные во время пункции яйцеклетки несколько часов инкубируются в пробирке, затем производится оплодотворение: добавление суспензии сперматозоидов к яйцеклеткам (ЭКО), или в каждую вводится 1 сперматозоид (ИКСИ). Через 14-18 ч производится оценка оплодотворения, а последующие дни (длительность культивирования зависит от количества и качества полученных эмбрионов, в общей сложности от 2 до 5 суток) эмбрионы культивируются.
Эмбрионы, максимально соответствующие критериям отбора, как правило, 1 или 2, переносятся в полость матки. Оставшиеся эмбрионы хорошего качества могут быть заморожены для хранения с возможностью их использования в протоколе переноса криоконсервированных эмбрионов.
4. Перенос эмбрионов.
Перенос эмбрионов – это помещение отобранных эмбрионов в полость матки при помощи мягкого катера. Процедура является практически безболезненной и редко вызывает какие-либо неприятные ощущения, продолжается в среднем 2-5 минут.
5. Поддержка лютеиновой фазы.
Назначаемые лекарства — это различные формы гормона прогестерона. Цель поддержки — это обеспечение закрепления (имплантации) эмбриона в стенке матки. Прогестерон подготавливает эндометрий к имплантации. Существуют оральные, вагинальные а также внутримышечные формы препарата. Вопрос о назначении той или иной формы решается индивидуально. Необходимо помнить, что это неотъемлемая и очень важная часть программы ЭКО, и тщательно соблюдать все назначения врача и ни в коем случае не отменять препараты самостоятельно!
6. Тест на беременность.
После имплантации в матке эмбрион развивается и начинает вырабатывать хорионический гонадотропин человека (ХГЧ), таким образом, наличие данного гормона в крови в пределах референтного интервала, говорит о наступившей беременности. Сдача крови на ХГЧ проводится через 12-14 дней после переноса эмбриона (точную дату Вам назначит врач).
Через 7 дней после ХГЧ-теста беременность подтверждается ультразвуковым исследованием. УЗИ позволяет исключить внематочную беременность.
Отсутствие овуляции
Ановуляция не считается патологией в случае ее появления 1-2 раза в год. Этот процесс способен возникать как по естественным причинам, так и в результате стрессов или перенесенных заболеваний – ангина, грипп, ОРВИ и т.д. В случае ее регулярного течения следует пройти диагностику у гинеколога.
При разовом отсутствии овуляции месячные приходят в срок. Они являются менструальноподобным кровотечением, природа возникновения которого отличается от обычных месячных. Такое явление появляется при отсутствии разрыва фолликула, влекущим за собой снижение уровня эстрогена на фоне невырабатываемого яичниками прогестерона.
Патологические причины того, что яйцеклетка не выходит из яичника:
- гормональный сбой из-за патологий эндокринных органов;
- воспалительные процессы половой сферы;
- инфицирование половых путей;
- недавно перенесенные роды, аборты, прекращение лактации;
- наличие новообразований на яичниках или в матке.
В период беременности овуляция не происходит. Яичники в это время вырабатывают половые гормоны, фолликулы же временно прекращают созревать. Это считается естественной защитой организма от новой беременности, способной повредить уже развивающемуся плоду.
У женщин непосредственно перед наступлением менопаузы количество ановуляторных циклов увеличивается. Это не считается отклонением. Часто такое явление сопровождается незначительными сбоями менструаций. В дальнейшем в период климакса течение циклов полностью прекратится.
Процесс старения
От чего зависит качество яйцеклеток? Проблемы с состоянием женских клеток проявляют себя уже в возрасте после 34 лет. Это относится не только к женщинам, которые курят и употребляют слишком много алкоголя. Даже женщины с отсутствием вредных привычек и ведущие здоровый образ жизни подвержены такому состоянию – процессу старения яйцеклеток. Все дело в этом случае будет заключаться в гормонах. Регулярное воздействие на подавление активности доминирующих фолликулов со временем значительно ухудшает их активность.
Также старение происходит и в Х-хромосоме. Именно по этой причине с возрастом у женщины лишь повышается риск родить ребенка с некоторыми отклонениями в генетике. Такой риск увеличивается пропорционально возрасту. Выше всего он становится, когда женщине уже есть 40 лет.
Полностью здоровые яйцеклетки присутствуют лишь в организме недавно появившейся на свет девочки. Уже к возрасту десяти лет в ее организме остается только 70 процентов ооцитов первого порядка, которые могут при благоприятном стечение обстоятельств превратиться в здоровые полноценные яйцеклетки. У девушки возраста старше 20 лет в запасе существует только 37 процентов яйцеклеток от начального количества. У женщин возраста 30 лет не больше 12 процентов. В 35 лет врачи выявляют всего 7 процентов полностью здоровых яйцеклеток. В 45 лет – их не больше 1-2-х процентов.
Этапы процедуры
- Заполнение заявки установленной формы непосредственно в клинике или на ее официальном сайте.
- Консультация кандидатки в доноры у профильного врача.
- Лабораторное обследование.
- Подписание договора, в котором прописаны права администрации и донора, а также зафиксирована цена яйцеклетки.
- Начало программы стимуляции, занимающей от 8 до 13 дней.
- выполнение всех рекомендаций и назначений лечащего врача;
- обязательное посещение доктора согласно графику, в дни стимуляции овуляции яичников;
- согласование с ним приема принимаемых донором без назначения.
- предоставление доктору правдивой информации о своем самочувствии.
- Трансвагинальная пункция яичников.
- Выплата вознаграждения производится в день забора биоматериала, ее размер зависит от того, сколько платят за донорство яйцеклетки в регионе расположения клиники.
- Обязательная явка на осмотры.
Фолликулогенез
Большинство погибает, так и не развившись. Некоторые полностью развиваются, чтобы произвести вторичный ооцит, который выделяется разрывом.
Изначальные/примордиальные образования претерпевают ряд критических изменений, как гистологически, так и гормонально. Сначала они превращаются в первичные/ преантральные, а затем во вторичные и третичные. Во вторичной стадии они известны как антральные, когда получают полость, заполненную жидкостью, под названием антрум. На этом этапе развития они становятся зависимыми от гормонов, особенно фолликулостимулирующего гормона, что приводит к существенному увеличению их темпов роста. Третичный или предовуляторный фолликул разрывает и выделяет ооцит (который стал вторичным ооцитом), заканчивая фолликулогенез.
Цикл яичников:
- Созревание (фолликулярная фаза).
- Овуляция.
- Формирования желтого тела (лютеиновая фаза).
После полового созревания и с каждым менструальным циклом от нескольких сотен до 1 тыс. половых клеток созревают и развиваются (это не связано с тем, сколько яйцеклеток у женщины за всю жизнь), но только одна оказывается доминирующей, чтобы достичь полного созревания. Остальные высыхают и повторно поглощаются организмом, но доминирующая высвобождается во время овуляции в фаллопиеву трубу, где ожидает сперму для оплодотворения.
за всю жизнь высвобождается только около 400 клеток,
До освобождения она остается бездействующей, таким образом, являясь одной из самых долгоживущих клеток в организме. Поскольку неактивное образование не может выполнять обычные клеточные процессы, вероятность повреждения увеличивается с возрастом. Другими словами, обновляются ли яйцеклетки у фертильной женщины – нет.
Рекомендации для оценки овариального резерва
Для оценки овариального резерва используются два основных метода: определение уровня гормонов в крови и ультразвуковое исследование. Один из наиболее важных ультразвуковых параметров оценки овариального резерва – оценка количества и объема антральных фолликулов.
Оценку объема яичников рекомендуется проводить при помощи трехмерной ультразвуковой диагностики. Этот метод характеризуется минимальным числом неправильной оценки состояния органа по сравнению с двухмерной УЗД.
В настоящее время рекомендуется использовать более информативные новые маркеры для оценки овариального резерва. к ним относятся AMH (антимюллеровый гормон) и ингибин В. Они показывают насколько яичники способны обеспечить развитие полноценных фолликулов со здоровыми яйцеклетками. Наиболее доступный, и, в то же время, точный и информативный маркер состояния овариального резерва – AMH.
ЗАПИСЬ НА ПРИЕМ
Клиника абортов и контрацепции в Санкт-Петербурге — отделение медицинского гинекологического объединения «Диана»
Запишитесь на прием, анализы или УЗИ через контактную форму или по т. +8 (812) 62-962-77. Мы работаем без выходных с 09:00 до 21:00.
Мы находимся в Красногвардейском районе, рядом со станциями метро «Новочеркасская», «Площадь Александра Невского» и «Ладожская».
Стоимость медикаментозного аборта в нашей клинике 3300 руб. В стоимость входят все таблетки, осмотр гинеколога и УЗИ для определения сроков беременности.
Проблемы с овуляцией и их решение
Восстановление овуляторной функции проводится следующим образом:
если причина в ожирении или наоборот, очень низкой массе тела, то нормализация веса или изменение режима физических тренировок перезапускает овуляторный процесс. ИМТ – от 18 до 29 (идеально до 25) – это хороший показатель и овуляцию теоретически возможна. ИМТ 30 и более нужно уменьшать, чтобы стать способной родить ребёнка;

Нормы процента жира в организме женщины для нормализации менструального цикла и восстановления овуляции
осуществляется коррекция и восстановление нормальной работы щитовидной железы и надпочечников;
по показаниям назначается гормонотерапия, направленная на снижение количества пролактина и концентрации андрогенов в плазме крови;
- назначается курс ОК чаще всего на три месяца, чтобы дать яичникам возможность отдохнуть и восстановиться;
- подключается специальная диета и изменение образа жизни, что помогает отрегулировать функцию яичников и способствует наступлению беременности естественным путём.
- диагностическая лапароскопия помогает не только точно установить причину ановуляции, но и исправить ситуацию прямо на месте (именно благодаря ей я забеременела дважды).
Есть и народные способы стимулировать развитие и выход яйцеклетки, но для начала необходимо исключить грубую патологию.
Лекарственное лечение
Распространёнными методами терапии ановуляторной дисфункции является использование медикаментов, способствующих зачатию. Эффективен такой препарат, как «Клостилбегит», вызывающий овуляцию в 80% пациенток в течение полугода после лечения. Однако применение усиливающих репродуктивность средств можно по назначению профильного специалиста. Если лечение оказывается малодейственным (при низких овариальных резервах яичников) успешная беременность возможна только с помощью методов искусственного оплодотворения ЭКО.
Оплодотворение и зачатие
Оплодотворение происходит при слиянии яйцеклетки и сперматозоида в маточной трубе. Выход зрелой яйцеклетки приходится примерно на середину цикла и условно делит его на две части. Для определения приблизительной даты зачатия необходимо проследить продолжительность цикла в течение нескольких месяцев. В частности, при 26-дневном цикле овуляция обычно наступает на 12-13 день. Однако этот день не всегда означает дату зачатия. Это связано с тем, что жизнеспособность яйцеклетки составляет от 12 до 36 часов, в течение которых может произойти оплодотворение и дальнейшее зачатие.
В процессе оплодотворения участвуют миллионы сперматозоидов, хотя для зачатия достаточно даже одной жизнеспособной мужской половой клетки. При проникновении сперматозоидов во влагалище на них губительно воздействует агрессивная среда. Через несколько дней значительная часть мужских половых клеток погибает.
После полового акта сперматозоиды скапливаются у задней стенки влагалища в непосредственной близости от маточной шейки. Суммарное расстояние до яйцеклетки в маточной трубе составляет до 17-20 см:
- 2 см. цервикального канала;
- 5 см. полости матки;
- 12 см. маточной трубы.
Встреча сперматозоидов и яйцеклетки происходит в ампулярном отделе трубы. Чтобы проникнуть в данный отдел маточной трубы сперматозоидам требуется не менее 3 часов. Значительная часть мужских половых клеток погибает во влагалище из-за агрессивности его среды, а также запутываясь в слое эпителия маточных труб. Именно поэтому возможность зачатия повышается при достаточном количестве активных жизнеспособных спермиев.
Рассчитать дату зачатия сложно не только в связи со сложностями определения овуляции. Зачастую зачатие происходит, даже если половой акт был за несколько дней до выхода яйцеклетки из яичника. Мужские половые клетки могут «дожидаться» выхода яйцеклетки в течение 2-5 суток. Таким образом, зачатие иногда наступает при наличии полового акта за несколько дней до выхода из яичника зрелой яйцеклетки.
Для того чтобы попасть внутрь яйцеклетки, сперматозоидам нужно растворить её мембранную оболочку специфическим ферментом, который присутствует в головке. Учёные считают, что яйцеклетка позволяет не каждому сперматозоиду проникнуть через её оболочку. До сих пор неизвестно, по какому принципу яйцеклетка «выбирает» нужного ей сперматозоида. После внедрения, происходит изменение состава оболочки яйцеклетки, что делает её непроницаемой для других сперматозоидов.
Оплодотворённая яйцеклетка двигается по трубе, постепенно делясь. Приблизительно на четвёртые сутки можно определить имплантацию во внутреннюю полость матки, что говорит о зачатии. С этого периода в крови начинает повышаться уровень ХГЧ, который определяется тестами для экспресс-диагностики беременности. О зачатии можно узнать с первого дня задержки месячных, а благодаря ультрачувствительным тестам – еще до задержки.
Выводы
Яйцеклетка и овуляция – два взаимосвязанных понятия. У каждой женщины созревание ЯЦ происходит по-разному. Все зависит от индивидуальных особенностей организма женщины. Информация о яйцеклетке и процессе овуляции дает будущим парам комплексную картину о том, как происходит зачатие.

В организме каждого человека содержится огромное количество клеток. Их число исчисляется триллионами. Самой крупной клеткой в организме женщины является яйцеклетка, играющая главную роль в зачатии потомства.
Процесс ее формирования, созревания и развития имеет множество особенностей. Где находится яйцеклетка, каков ее путь после овуляции, что с ней происходит, если не произошло оплодотворение? Об этих нюансах должна знать каждая женщина, особенно если в ее жизни наступил период планирования беременности.









