Положение и предлежание плода
Содержание:
- ЛИЦЕВОЕ ПРЕДЛЕЖАНИЕ
- Конфигурация головки
- Диагноз
- Механизм родов
- ПЕРЕДНЕГОЛОВНОЕ ПРЕДЛЕЖАНИЕ
- ЛИЦЕВОЕ ПРЕДЛЕЖАНИЕ
- Влагалищное родоразрешение
- ТАЗ С АКУШЕРСКОЙ ТОЧКИ ЗРЕНИЯ
- ЛОБНОЕ ПРЕДЛЕЖАНИЕ
- ПЛОД КАК ОБЪЕКТ РОДОВ
- Классификация родов в головном предлежании
- ПЛОД КАК ОБЪЕКТ РОДОВ
- Профилактика возникновения осложнений
- ТАЗ С АКУШЕРСКОЙ ТОЧКИ ЗРЕНИЯ
- Возможные осложнения при родах
ЛИЦЕВОЕ ПРЕДЛЕЖАНИЕ
Лицевое
предлежание, как правило, возникает в процессе родов и является
результатом максимального разгибания головки. Из всех разгибательных
предлежаний лицевое (III степень разгибания) является самым
благоприятным, так как большой сегмент проходит через вертикальный
размер, равный 9,5 см. Ведущей точкой является подбородок. При опухолях
шеи, многократном обвитии пуповины лицевое предлежание образуется во
время беременности. Лицевое предлежание может образовываться из лобного
при увеличении разгибания во время родов.
Диагностика. Лицевое
предлежание можно заподозрить при проведении четвертого приема
наружного акушерского обследования, когда головка расположена в
плоскости входа в таз. Между стенкой и затылком определяется выраженное
углубление, а с противоположной стороны может пальпироваться острая
выступающая часть — подбородок.
Сердцебиение плода лучше прослушивается со стороны грудки. При УЗИ четко видно разгибательное предлежание.
При
влагалищном исследовании и раскрытии шейки матки на 2-3 см определяются
подбородок, рот, нос, надбровные дуги. Иногда лицевое предлежание
дифференцируют с чисто ягодичным, когда анус принимают за рот, а копчик,
седалищные бугры — за лицевые кости. При лицевом предлежании, так же
как и при тазовом, исследование должно быть осторожным, так как при
лицевом предлежании можно повредить глаза, а при тазовом — половые
органы плода.
Позицию и вид плода легче определять по
подбородку, который направлен в противоположную спинке сторону. Если
подбородок определяется слева и спереди, то у плода задний вид, вторая
позиция.
Механизм родов (рис. 14.3). Первый момент — максимальное разгибание головки
— происходит в плоскости входа в малый таз. В результате ведущей точкой
становится подбородок. Лицевая линия, проходящая через лобный шов и
нос, устанавливается в одном из косых размеров таза или в поперечном.
При лицевом предлежании головка идет самым малым размером (9,5 см) из
всех разгибательных предлежаний. Второй момент — внутренний поворот головки,
который начинается при переходе в широкую часть плоскости таза с
образованием заднего вида. Только при рождении в заднем виде затылок
может размещаться в крестцовой впадине. В переднем виде роды невозможны!
Внутренний поворот заканчивается в плоскости выхода из таза. Третий момент механизма родов при заднем виде лицевого предлежания — сгибание головки происходит после образования точки фиксации —
подъязычная кость находится под лоном. Сначала из половой щели
появляются отечные подбородок и губы, а затем рождается затылочная
часть. Четвертый момент — внутренний поворот плечиков (и наружный поворот головки) происходит так же, как и при других видах головных предлежаний.
Конфигурация головки
Конфигурация головки представляет собой изменения ее формы вследствие внешнего давления. Определенная конфигурация головки может иметь место до родов, в результате сокращений Брекстона-Хикса. Наиболее частой формой конфигурации головки является заход теменных костей друг на друга. Конфигурация головки приводит к уменьшению малого косого и увеличению большого косого диаметра головки. Эти изменения являются очень важными при сужении таза и асинклитичной вставке головки. В этих обстоятельствах способность головки к конфигурации имеет большое значение при спонтанном вагинальном родоразрешении и оперативном вагинальном родоразрешении.
Диагноз
В табл. 7 представлены данные наружного и влагалищного исследования для распознавания лицевого предлежания.
Как видно из табл. 7, лицевые предлежания при наружном и внутреннем (влагалищном) исследовании имеют совершенно другие данные затылочные предлежания.
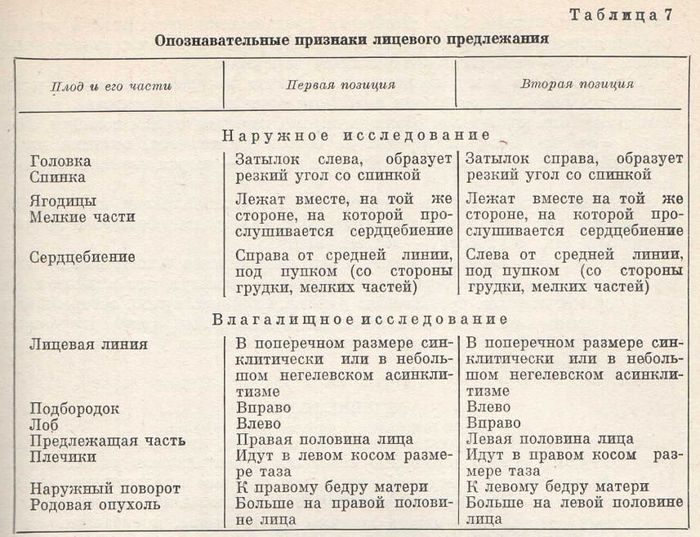
Наружное исследование показывает, что при разогнутой головке выдающийся сбоку над лоном затылок, запрокинутый и почти прижатый к спинке плода, образует с последней резкий угол. При таком нарушенном членорасположении спинка далеко отходит от стенки матки, а выгнутая грудка плода, наоборот, приближается к ней. Вследствие этого характерная особенность выявляется при выслушивании сердцебиения плода: сердечные тоны плода яснее прослушиваются не со стороны спинки плода, а со стороны грудки, т. е. на той стороне, где прощупываются мелкие части. При первой позиции лицевого предлежания (спинка и затылок — слева, грудка и мелкие части — справа) сердцебиение плода выслушивается ниже пупка справа от средней линии, при второй позиции — наоборот.
Данные влагалищного исследования позволяют точнее распознать как само лицевое предлежание, так и его позиции, а равно и виды позиций.
Первым вступает в малый таз лоб плода. При влагалищном исследовании лоб легко прощупывается и распознается по шарообразной форме и лобному шву, который разделяет в сагиттальном направлении обе лобные кости, заканчиваясь на одном конце у переднего угла большого родничка, а на другом — у корня носа. Так же отчетливо определяются надбровные дуги, нос, рот и подбородок плода. Однако все это удается распознать при влагалищном исследовании до отхождения вод и в первое время вставления лица в таз, пока еще не успела образоваться родовая опухоль. Когда на лице образуется родовая опухоль, она может значительно затруднить распознавание. Личико плода иногда настолько отекает, что при исследовании трудно определить, лицо это или ягодицы. Лицевое предлежание можно принять за ягодичное
Правильное распознавание в таких случаях имеет чрезвычайно важное значение, так как при лицевом и тазовом предлежании необходима различная акушерская помощь. Чтобы отличить лицевое предлежание от ягодичного, рекомендуется руководствоваться следующими признаками: при ягодичном предлежании при влагалищном исследовании удается нащупать по одну сторону крестец, по другую — половые части; при лицевом — на одной стороне определяется подбородок, на другой — надбровные дуги и нос
Можно также ввести палец в имеющееся на предлежащей части углубление (cave!). Если оно представляет собой рот плода, введенный палец не встречает никакого препятствия, ясно прощупываются края верхней и нижней челюстей, язык, твердое небо; конец пальца ощущает сосательные движения плода, извлеченный палец будет чистым. При ягодичном предлежании введенный в задний проход палец встречает сопротивление жома прямой кишки; извлеченный палец может оказаться напачканным меконием.
Позицию плода и вид позиции при лицевом предлежании можно установить по месту расположения подбородка или лба по отношению к стенкам таза. Если подбородок обращен вправо, имеется первая позиция, если влево — вторая. Если подбородок не совсем достигается, позиция плода определяется по лбу: лоб плода обращен вправо — вторая позиция, влево — первая.
Вид позиции при лицевом предлежании мы устанавливаем, как уже было оказано, не по спинке, а по подбородку: подбородок обращен к лону — передний вид, к крестцу — задний вид.
Применяя при лицевом предлежании влагалищное исследование, надо производить его крайне бережно и осторожно, памятуя, что нежная кожа лица, притом отечная, чрезвычайно ранима. Особенно нужна осторожность при введении пальца в имеющееся на предлежащей части углубление (повреждение сфинктера заднего прохода, дефлорация у плодов женского пола, травмирование глаз)
Механизм родов
Период раскрытия протекает так же, как и при других головных предлежаниях. С окончанием его головка вступает в таз не стреловидным швом, как при затылочных предлежаниях, а так называемой лицевой линией (аналог стреловидного шва). Эта линия идет от лобного шва по спинке носа к подбородку (рис. 88). Часто при лицевых предлежаниях головка вступает в таз не сразу лицом, а лбом (лобное предлежание) и только в дальнейшем, по мере развития родовой деятельности, переходит в настоящее лицевое предлежание. В отличие от сгибательного типа, при котором головка делает винтообразное движение, проходя стреловидным швом через косой размер полости таза, головка при лицевом предлежании этого винтообразного движения не делает. С лицевой линией в поперечном или слегка косом размере таза она доходит до дна таза и здесь, в колене оси таза, начинает ротацию в нормальных условиях подбородком кпереди.
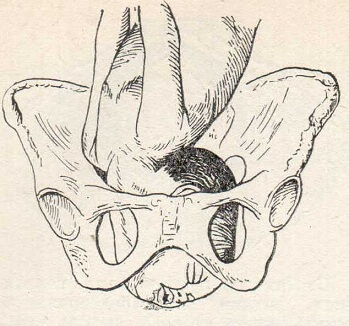
Рис. 88. Лицевое предлежание. Ротация головки (правильная).
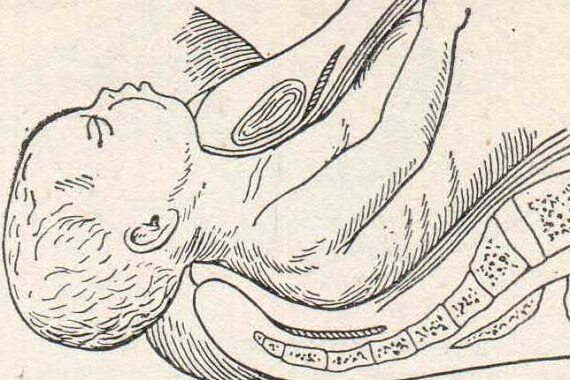
Рис. 89. Лицевое предлежание. Рождение головки.
Механизм прорезывания личика через вульварное кольцо
Первым показывается под симфизом подбородок. Прорезываясь через вульварное кольцо, лицо доходит подъязычной областью до лонной дуги. Здесь эта область фиксируется (гипомохлион), вокруг точки фиксации начинается сгибание головки и через промежность перекатываются нос, лоб, темя и затылок. Головка, таким образом, проходя через таз, проделывает следующие движения: 1) разгибание (exstensio deflexio), которое совершается от входа до дна таза; 2) правильная ротация — подбородком кпереди — на дне таза, в колене оси полости; 3) сгибание — при прорезывании через вульварное кольцо (рис. 89). Родовая опухоль располагается на половине лица, обращенной кпереди, главным образом на подбородке, на глазах и губах. Здесь же встречаются геморрагии. В подъязычной области иногда наблюдаются надрывы в кожной клетчатке.
Проводная точка — подбородок.
Точка фиксации — область подъязычной кости.
Прорезывающаяся окружность — circumferentia trachelo- bregmatica (33 см) — соответствует вертикальному размеру (от макушки темени до подъязычной области).
Конфигурация головки — резкая долихоцефалия. В отличие от долихоцефалической головки при затылочных предлежаниях резко фигурированная головка при лицевых предлежаниях имеет обезображенную половину лица (родовая опухоль), кроме того, родившийся ребенок первое время после родов лежит с разогнутой головкой.
ПЕРЕДНЕГОЛОВНОЕ ПРЕДЛЕЖАНИЕ
Переднеголовное
предлежание заключается в разгибании I степени. По сравнению с
затылочным предлежанием головка проходит большим размером (большой
сегмент проходит через прямой размер головки — 12 см), ведущей точкой
является большой родничок.
Диагностика
осуществляется при влагалищном исследовании с начала вставления головки
во вход в таз. В первом периоде родов при раскрытии шейки матки на 2 см и
более можно выявить, что стреловидный (сагиттальный) шов располагается
чаще в поперечном или слегка косом размере, а роднички, большой и малый,
находятся на одном уровне. Если стреловидный шов расположен в косом
размере, то большой родничок находится спереди. Нередко выявляется
определенный асинклитизм — первой вступает во вход в таз теменная кость,
обращенная кпереди, а стреловидный шов отклоняется кзади.
Если
роды происходят через естественные родовые пути, то форма головки может
подтвердить данный вариант предлежания — головка имеет
брахиоцефалическую форму.
ЛИЦЕВОЕ ПРЕДЛЕЖАНИЕ
Лицевое
предлежание, как правило, возникает в процессе родов и является
результатом максимального разгибания головки. Из всех разгибательных
предлежаний лицевое (III степень разгибания) является самым
благоприятным, так как большой сегмент проходит через вертикальный
размер, равный 9,5 см. Ведущей точкой является подбородок. При опухолях
шеи, многократном обвитии пуповины лицевое предлежание образуется во
время беременности. Лицевое предлежание может образовываться из лобного
при увеличении разгибания во время родов.
Диагностика. Лицевое
предлежание можно заподозрить при проведении четвертого приема
наружного акушерского обследования, когда головка расположена в
плоскости входа в таз. Между стенкой и затылком определяется выраженное
углубление, а с противоположной стороны может пальпироваться острая
выступающая часть — подбородок.
Сердцебиение плода лучше прослушивается со стороны грудки. При УЗИ четко видно разгибательное предлежание.
При
влагалищном исследовании и раскрытии шейки матки на 2-3 см определяются
подбородок, рот, нос, надбровные дуги. Иногда лицевое предлежание
дифференцируют с чисто ягодичным, когда анус принимают за рот, а копчик,
седалищные бугры — за лицевые кости. При лицевом предлежании, так же
как и при тазовом, исследование должно быть осторожным, так как при
лицевом предлежании можно повредить глаза, а при тазовом — половые
органы плода.
Позицию и вид плода легче определять по
подбородку, который направлен в противоположную спинке сторону. Если
подбородок определяется слева и спереди, то у плода задний вид, вторая
позиция.
Механизм родов (рис. 14.3). Первый момент — максимальное разгибание головки
— происходит в плоскости входа в малый таз. В результате ведущей точкой
становится подбородок. Лицевая линия, проходящая через лобный шов и
нос, устанавливается в одном из косых размеров таза или в поперечном.
При лицевом предлежании головка идет самым малым размером (9,5 см) из
всех разгибательных предлежаний. Второй момент — внутренний поворот головки,
который начинается при переходе в широкую часть плоскости таза с
образованием заднего вида. Только при рождении в заднем виде затылок
может размещаться в крестцовой впадине. В переднем виде роды невозможны!
Внутренний поворот заканчивается в плоскости выхода из таза. Третий момент механизма родов при заднем виде лицевого предлежания — сгибание головки происходит после образования точки фиксации —
подъязычная кость находится под лоном. Сначала из половой щели
появляются отечные подбородок и губы, а затем рождается затылочная
часть. Четвертый момент — внутренний поворот плечиков (и наружный поворот головки) происходит так же, как и при других видах головных предлежаний.
Влагалищное родоразрешение
Когда плод начинает рождаться («врезки головки»), персонал родильного блока соблюдает правила асептики и надевает стерильный медицинская одежда, маски и перчатки (предупреждение материнской и плодовой инфекции и самозащита). Необходимый инструментарий включает два зажима, ножницы и отсос.
Во время рождения головки плода используют приемы, направленные на защиту промежности от травматизации (регуляция потуг, соблюдение интервалов между потугами, бережное, контролируемое выведение головки). Одной рукой поддерживается промежность («снимается» с головки) и осуществляется осторожный давление на подбородок плода по направлению вверх, а второй осуществляется осторожный давление (сгибание головки) для предупреждения ее преждевременного разгибания и травмы промежности, а также массаж половых губ перед рождением («прорезыванием ») головки.
Сразу после рождения головки, (до рождения плечиков) выполняют отсасывание содержимого верхних дыхательных путей плода. При наличии мекония в околоплодных водах выполняют тщательное отсасывание содержимого ротоглотки и носоглотки новорожденного с помощью специального катетера до рождения плечиков, когда грудная клетка новорожденного еще сжата родовыми путями матери, и он не может осуществить первый вдох (предотвращение аспирации мекония).
После полного отсасывания слизи проверяют наличие обвитие пупочным канатиком шеи плода. Если такое состояние имеется, и врач уверен в скором окончании родов, пупочный канатик перерезают между двумя зажимами. Если роды могут осложниться дистоцией плечиков (затрудненным рождением плечевого пояса, например, в случае макросомии плода), осуществляют усилия по ускорению рождения плода с интактным пупочным канатиком.
После осуществления внешнего поворота головки к бедру матери, рождению переднего плечика помогают, осуществляя давление ладонями на головку в направлении вниз. После визуализации переднего плечика осуществляется давление на головку в противоположном направлении (вверх) для помощи рождению заднего плечика плода. После рождения головки и плечиков осуществляют легкую тракцию для ускорения рождения остального тела плода. После этого пупочный канатик пересекают между двумя зажимами и передают новорожденного матери или акушерке, а в случае необходимости — педиатру-неонатологу, который находится в родильном зале.
ТАЗ С АКУШЕРСКОЙ ТОЧКИ ЗРЕНИЯ
Костный таз, составляя основу родового канала, имеет большое значение для прохождения плода во время родов.
Таз взрослой женщины состоит из четырех костей: двух тазовых (или безымянных), крестца и копчика (рис. 5.1).
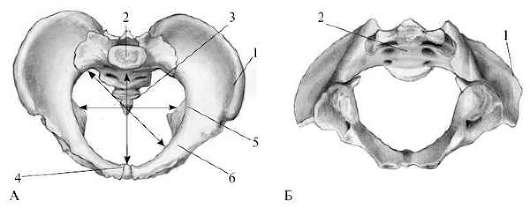 Рис.
Рис.
5.1. Женский таз.А — вид сверху; Б — вид снизу; 1 — тазовые кости; 2 —
крестец; 3 — копчик; 4 -прямой размер плоскости входа в малый таз
(истинная конъюгата); 5 -поперечный размер плоскости входа в малый таз; 6
-косые размеры плоскости входа в малый таз
Тазовая кость (оs сохае) состоит из трех костей, соединенных хрящами: подвздошной, лобковой и седалищной.
Подвздошная кость (оsilium)
состоит из тела и крыла. Тело (короткая утолщенная часть кости)
участвует в образовании вертлужной впадины. Крыло представляет собой
широкую пластинку с вогнутой внутренней и выпуклой наружной
поверхностью. Утолщенный свободный край крыла образует гребень
подвздошной кости (cristailiаса). Спереди гребень начинается верхней передней подвздошной остью (spinailiаса аnterior superior), ниже располагается нижняя передняя ость (sрinailiаса аnterior inferior).
Сзади гребень подвздошной кости заканчивается верхней задней подвздошной остью (spinailiаса роsteriorsuperior), ниже располагается нижняя задняя подвздошная ость (sрinailiаса роsteriorinferior).
В области перехода крыла в тело на внутренней поверхности подвздошной
кости располагается гребневый выступ, образующий дугообразную, или
безымянную, линию (lineaarcuata, s.innominata), которая идет от крестца поперек всей подвздошной кости, спереди переходит на верхний край лонной кости.
ЛОБНОЕ ПРЕДЛЕЖАНИЕ
Лобное
предлежание встречается очень редко (0,021-0,026%. Большой сегмент
головки при лобном предлежании проходит через большой косой размер (13,5
см), который является наибольшим при разгибательных предлежаниях.
Лобное предлежание (II степень разгибания) нередко является переходным
состоянием от переднеголовного в лицевое.
Диагностика
лобного предлежания наружными приемами затруднительна. Можно лишь
предполагать лобное предлежание по высокому стоянию дна матки и углу
между затылком и спинкой плода. Сердцебиение плода лучше выслушивается
со стороны грудной клетки, а не спинки. При влагалищном исследовании
определяется лобная часть головки плода: пальпируется лобный шов,
который заканчивается с одной стороны переносицей (определяются также
надбровные дуги и глазницы), с другой —
большим родничком.
После
рождения по конфигурации головки можно подтвердить лобное вставление.
Родовая опухоль, расположенная в области лба, придает головке
своеобразный вид пирамиды или башни (рис. 14.1).
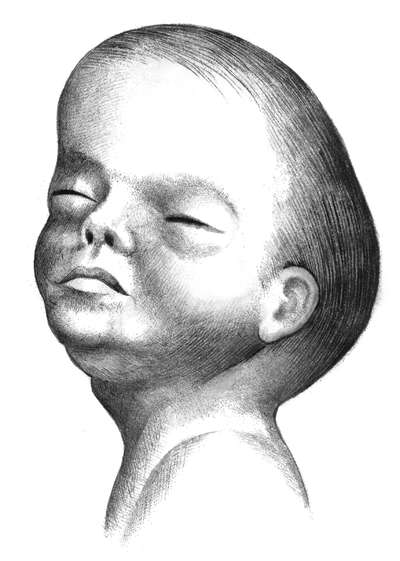 Рис. 14.1. Форма головки новорожденного, родившегося при лобном предлежании
Рис. 14.1. Форма головки новорожденного, родившегося при лобном предлежании
ПЛОД КАК ОБЪЕКТ РОДОВ
Наряду
с размерами плоскостей малого таза для правильного понимания механизма
родов и соразмерности таза и плода необходимо знать размеры головки и
туловища доношенного плода, а также топографические особенности головки
плода. При влагалищном исследовании в родах врач должен ориентироваться
на определенные опознавательные пункты (швы и роднички).
Череп плода состоит из двух лобных, двух теменных, двух височных костей, затылочной, клиновидной, решетчатой кости.
В акушерской практике имеют значение следующие швы:
—
стреловидный (сагиттальный); соединяет правую и левую теменные кости,
спереди переходит в большой (передний) родничок, сзади — в малый
(задний);
— лобный шов; соединяет лобные кости (у плода и новорожденного лобные кости еще не сросшиеся между собой);
— венечный шов; соединяет лобные кости с теменными, располагаясь перпендикулярно к стреловидному и лобному швам;
— затылочный (ламбдовидный) шов; соединяет затылочную кость с теменными.
В месте соединения швов располагаются роднички, из которых практическое значение имеют большой и малый.
Большой (передний) родничок располагается в месте соединения сагиттального, лобного и венечного швов. Родничок имеет ромбовидную форму.
Малый (задний) родничок
представляет небольшое углубление в месте соединения стреловидного и
затылочного швов. Родничок имеет треугольную форму. В отличие от
большого малый родничок закрыт фиброзной пластинкой, у зрелого плода он
уже выполнен костью.
С акушерской точки зрения очень
важно различать при пальпации большой (передний) и малый (задний)
роднички. В большом родничке сходятся четыре шва, в малом родничке — три
шва, причем стреловидный шов заканчивается в самом малом родничке
Благодаря
швам и родничкам кости черепа у плода могут смещаться и заходить друг
за друга. Пластичность головки плода играет важную роль при различных
пространственных затруднениях для продвижения в малом тазу.
Классификация родов в головном предлежании
Головное предлежание — часто встречающийся вариант положения ребенка в полости матки.
В зависимости о того, какой участок головы первым войдет в родовые пути, оно подразделяется на:
- Лобное.
- Лицевое.
- Затылочное.
- Переднеголовное.
При лицевом положении голова в значительной степени разгибается. В таз ребенок опускается лицом.
Данный подвид родовой опасен развитием асфиксии, а иногда мертворождением. Поэтому чаще всего родоразрешение происходит путем кесарева сечения.
Лобное предлежание является одним из самых редких в акушерской практике головного положения ребенка. Голова опускается в таз лобной частью.
Переднеголовное положение ребенка возможно диагностировать при влагалищном обследовании. При опускании в таз головка незначительно разгибается.
Затылочное предлежание плода является самым правильным для осуществления процесса родов. В таком положении в таз ребенок опускается затылком и риск травматизации минимален.
ПЛОД КАК ОБЪЕКТ РОДОВ
Наряду
с размерами плоскостей малого таза для правильного понимания механизма
родов и соразмерности таза и плода необходимо знать размеры головки и
туловища доношенного плода, а также топографические особенности головки
плода. При влагалищном исследовании в родах врач должен ориентироваться
на определенные опознавательные пункты (швы и роднички).
Череп плода состоит из двух лобных, двух теменных, двух височных костей, затылочной, клиновидной, решетчатой кости.
В акушерской практике имеют значение следующие швы:
—
стреловидный (сагиттальный); соединяет правую и левую теменные кости,
спереди переходит в большой (передний) родничок, сзади — в малый
(задний);
— лобный шов; соединяет лобные кости (у плода и новорожденного лобные кости еще не сросшиеся между собой);
— венечный шов; соединяет лобные кости с теменными, располагаясь перпендикулярно к стреловидному и лобному швам;
— затылочный (ламбдовидный) шов; соединяет затылочную кость с теменными.
В месте соединения швов располагаются роднички, из которых практическое значение имеют большой и малый.
Большой (передний) родничок располагается в месте соединения сагиттального, лобного и венечного швов. Родничок имеет ромбовидную форму.
Малый (задний) родничок
представляет небольшое углубление в месте соединения стреловидного и
затылочного швов. Родничок имеет треугольную форму. В отличие от
большого малый родничок закрыт фиброзной пластинкой, у зрелого плода он
уже выполнен костью.
С акушерской точки зрения очень
важно различать при пальпации большой (передний) и малый (задний)
роднички. В большом родничке сходятся четыре шва, в малом родничке — три
шва, причем стреловидный шов заканчивается в самом малом родничке
Благодаря
швам и родничкам кости черепа у плода могут смещаться и заходить друг
за друга. Пластичность головки плода играет важную роль при различных
пространственных затруднениях для продвижения в малом тазу.
Профилактика возникновения осложнений
Каждая женщина может самостоятельно снизить риск появления осложнений в процессе родов. Для этого достаточно своевременно посещать врача и проходить необходимые обследования.
При правильном диагностировании любой патологии риск неблагоприятного исхода значительно снижается.
На ранних стадиях развития аномалии в период гестации возможно скорректировать их.
Затылочное предлежание плода является вариантом нормального физиологического родового процесса.
При соблюдении всех рекомендации со стороны акушеров роды в большинстве случаев проходят без осложнений.
Задний вид данного предлежания не является патологией и не требует особого наблюдения. Однако, если проявляются признаки неправильного течения родовой деятельности своевременное информирование врача дает возможность максимально их исправить.
Осложнения родов частое явление в акушерстве и практически всегда опытные врачи знают, как поступать в этих ситуациях.
Специально для сайта kakrodit.ru
ТАЗ С АКУШЕРСКОЙ ТОЧКИ ЗРЕНИЯ
Костный таз, составляя основу родового канала, имеет большое значение для прохождения плода во время родов.
Таз взрослой женщины состоит из четырех костей: двух тазовых (или безымянных), крестца и копчика (рис. 5.1).
 Рис.
Рис.
5.1. Женский таз.А — вид сверху; Б — вид снизу; 1 — тазовые кости; 2 —
крестец; 3 — копчик; 4 -прямой размер плоскости входа в малый таз
(истинная конъюгата); 5 -поперечный размер плоскости входа в малый таз; 6
-косые размеры плоскости входа в малый таз
Тазовая кость (оs сохае) состоит из трех костей, соединенных хрящами: подвздошной, лобковой и седалищной.
Подвздошная кость (оsilium)
состоит из тела и крыла. Тело (короткая утолщенная часть кости)
участвует в образовании вертлужной впадины. Крыло представляет собой
широкую пластинку с вогнутой внутренней и выпуклой наружной
поверхностью. Утолщенный свободный край крыла образует гребень
подвздошной кости (cristailiаса). Спереди гребень начинается верхней передней подвздошной остью (spinailiаса аnterior superior), ниже располагается нижняя передняя ость (sрinailiаса аnterior inferior).
Сзади гребень подвздошной кости заканчивается верхней задней подвздошной остью (spinailiаса роsteriorsuperior), ниже располагается нижняя задняя подвздошная ость (sрinailiаса роsteriorinferior).
В области перехода крыла в тело на внутренней поверхности подвздошной
кости располагается гребневый выступ, образующий дугообразную, или
безымянную, линию (lineaarcuata, s.innominata), которая идет от крестца поперек всей подвздошной кости, спереди переходит на верхний край лонной кости.
Возможные осложнения при родах
Роды для женщины являются очень сложным процессом, даже не смотря на то, что это заложено природой.
Под осложнением родов понимается процесс, возникающий в родовой деятельности женщины. Он негативно сказывается на ее течение и исходе.
К сожалению, около 70 % всех родов сопровождаются с осложнениями, а 30% из них завершаются хирургическим вмешательством.
Основные причины, вызывающие осложнения
- Особенности строения родовых путей матери. Сюда относится таз узких размеров, седловидная матка, снижение эластичности тканей и др.
- Наличие воспаления в половых органах матери.
- Сложно протекающая беременность.
- Предшествующие ранее прерывания беременности, операции и хирургические вмешательства, которые оставили рубцы и соединительнотканные образования.
- Травмы. Сюда относятся разнообразные разрывы , которые произошли в прошлые роды женщины.
- Гипертония матери.
- Диабет.
- Миопия.
- Неправильное положение плода.
- Патологические особенности строения ребенка. Крупные размеры и наличие врожденных дефектов могу мешать нормальному течению родов.
- Многоплодная беременность.
- Неправильное строение и патологическое функционирование оболочек вокруг плода. Обвитие пуповиной, многоводие, преждевременный разрыв околоплодного пузыря, низкая плацентация.
- Неправильное наблюдение за беременностью.
Все осложнения подразделяются на следующие группы:
- Инфицирование ребенка;
- Сильная гипоксия плода;
- Кровотечения;
- Травмы и разрывы матери в родах;
- Гипертонический криз;
- Отслойка сетчатки у матери при затяжном потужном периоде;
- Эмболия. При этом осложнении в кровяное русло роженицы попадает амниотическая жидкость. 80% таких родов заканчиваются летальным исходом, как матери, так и ребенка;
- Оставление частей плаценты, кровяных сгустков и тканей в полости матки.
Симптомы, которые сигнализируют о возможных осложнениях
- Изменение схваток и потужного периода;
- Сильная боль;
- Нехарактерные выделения воды из влагалища;
- Прекращение шевелений ребенка;
- Изменение самочувствия у роженицы.
При появлении признаков осложнений необходим осмотр врачом, который должен провести следующие исследования:
- Осмотр влагалища;
- Наружный осмотр матки;
- УЗИ;
- КТГ;
- ЭКГ.









