Болезнь кавасаки
Содержание:
- Введение
- Осложнения синдрома Кавасаки
- Симптоматика
- Лечение
- Возможные осложнения после перенесённой болезни
- Можно ли применять Виферон при коксаки?
- Патогенез синдрома Кавасаки
- высыпание
- Симптомы болезни
- Другие заболевания из группы Болезни костно-мышечной системы и соединительной ткани:
- Симптомы болезни Кавасаки
- Болезнь Кавасаки — симптомы
- Характерные признаки
- Разновидности вируса Коксаки
- Симптоматика и проявления поражения инфекцией
- Причины и патогенез
- Особенности течения болезни у детей и методы лечения
- Почему распространяется болезнь Кавасаки
Введение
Синдром Кавасаки (СК) — слизисто–кожный лимфонодулярный синдром, представляет собой системный васкулит с преимущественным поражением коронарных артерий. Впервые описан доктором Томисаки Кавасаки в 1960–х годах у японских детей.
Синдром Кавасаки редко встречается в нашей стране, но знание его проявлений и умение своевременно поставить диагноз очень важны для педиатров, так как именно это заболевание является одной из причин острых сердечно–сосудистых осложнений и внезапной смерти у детей. Частота осложнений при неправильной или несвоевременной диагностике и лечении составляет 20–25 % случаев. Структура сердечно–сосудистых осложнений при синдроме Кавасаки многообразна и включает аневризмы сосудов с возможным разрывом, артериотромбоз, инфаркт миокарда.
Данное заболевание встречается во всех этнических группах, но наиболее широко распространено в азиатских и африканских странах (в Японии — 108 случаев на 100 000 детей младше 5 лет), что объясняется более широкой распространенностью антигенов гистосовместимости HLA B22, B22J2, BW22 среди детей монголоидной расы, что определяет генетическую предрасположенность к этому заболеванию. В странах Европы регистрируется 7–14 случаев на 100 000 детей до 5 лет. Наиболее восприимчивый возраст — от 3 месяцев до 5 лет.
Этиология синдрома Кавасаки до сих пор остается неизвестной, однако особенности эпидемиологии и клиники позволяют предполагать наличие инфекционного агента, вызывающего данное заболевание.
В патогенезе синдрома Кавасаки важную роль играют воспалительные изменения всех кровеносных сосудов, с преимущественным поражением артерий среднего калибра (макрофаги, моноциты, СD8–лимфоциты, иммуноглобулин А инфильтрируют стенку сосудов), а также отдельных тканей (миокард, почки, верхние дыхательные пути, поджелудочная железа). Это приводит к снижению тонуса и прочности сосудистой стенки, формируются аневризмы, в месте их формирования нарушается ток крови, активируется тромбообразование. Заболевание самопроизвольно заканчивается через 2–6 месяцев, исходом воспаления является фиброэластоз сосудов, в том числе коронарных, с образованием тромбов. Доказано, что длительное существование неконтролируемого воспаления — коронарита — существенно повышает риск сосудистых осложнений с развитием дилатации и аневризм коронарных артерий (КА). Установлено, что причинами неблагоприятных исходов СК могут быть такие факторы, как поздняя диагностика, неадекватная противовоспалительная терапия.
Сложность своевременной диагностики болезни Кавасаки заключается в том, что в острой стадии заболевание не имеет специфических клинических и лабораторных признаков, протекая под маской различных инфекционных заболеваний (краснуха, скарлатина, ОРВИ, аденовирусная инфекция и др.). Однако отсутствие ожидаемого выздоровления, сохранение лихорадки, повышение СОЭ и присоединение изменений со стороны сердца и других органов на фоне проводимой терапии зачастую ставят педиатров в тупик.
Цель работы: изучение результатов лечения и анализ факторов, ассоциированных с поздней диагностикой СК и неблагоприятными исходами.
Осложнения синдрома Кавасаки
За последние пятьдесят лет болезнь Кавасаки стала одним из самых распространённых приобретённых пороков сердца у детей в мире.
Осложнения заболевания:
- устойчивые формы болезни Кавасаки — постоянная или рецидивирующая лихорадка, невосприимчивая к терапии;
- сердечно-сосудистые патологии — расширение коронарных артерий, аневризмы, инфаркт миокарда;
- рецидивирующие формы болезни Кавасаки;
- другие системные осложнения болезни Кавасаки;
В последнее время появление аневризм коронарных артерий при болезни Кавасаки снизилось, благодаря лечению высокими дозами внутривенных иммуноглобулинов. Тем не менее в настоящее время в Японии около 0,2–0,3 % пациентов с болезнью Кавасаки имеют гигантские аневризмы коронарной артерии. У пациентов с аневризмами более 8 мм в диаметре в течение первого года после начала болезни Кавасаки часто развивается острый инфаркт миокарда, что приводит к дисфункции левого желудочка или внезапной смерти.
После болезни Кавасаки из-за длительного стеноза коронарной артерии может развиться ишемическая болезнь сердца. Тяжёлый локализованный стеноз из-за утолщения коронарной стенки после болезни Кавасаки может вызвать ишемию миокарда. Возникновение гигантской аневризмы часто свидетельствует о многососудистом поражении. Инфаркт миокарда у пациентов с гигантскими двусторонними аневризмами сильно влияет на исходы выживания на ранних и поздних стадиях после начала болезни Кавасаки.
К другим системным осложнениям болезни Кавасаки можно отнести анемию, гипоальбуминемию (снижение албуминов в крови), электролитные нарушения (особенно гипонатриемию — снижение натрия в крови), паралитический илеус (кишечную непроходимость), дисфункцию печени, холецистит, судороги, диарею, рвоту, дегидратацию и сердечную недостаточность, а также ятрогению, вызванную введением внутривенных иммуноглобулинов.
Симптоматика
Клинические признаки синдрома разнообразны и специфичны:
- Поражение кожи проявляется появлением сыпи, элементы которой полиморфны. Они имеют вид мелких плоских красных пятен, крупных волдырей, кореподобных высыпаний без везикул и корочек. Сыпь локализуется преимущественно на туловище, конечностях, в паху. Элементы сыпи имеют тенденцию к слиянию, образуя эритематозные участки. На подошвах и ладонях кожа становится плотной и болезненной, что приводит к ограничению подвижности пальцев. Примерно через неделю сыпь начинает бледнеть и постепенно исчезает, оставляя на коже шелушащиеся очаги.
- Воспаление слизистой оболочки глаз протекает по типу конъюнктивита без выделений. У больных возникает двусторонняя инъекция сосудов склер и конъюнктивы без слезотечения и изъязвления роговицы. Во рту слизистая краснеет и сохнет, на губах появляются трещины, которые периодически кровоточат. Язык становится малиновым, миндалины увеличенными. Нередко в патологический процесс вовлекаются шейные лимфоузлы, развивается регионарный лимфаденит. Появляется одиночный болезненный узел, диаметр которого превышает 1,5 сантиметра.
-
У лиц с васкулитом нарушается работа сердца, наблюдаются серьезные изменения в функционировании всей сосудистой системы. У больных развивается миокардит, проявляющийся учащенным сердцебиением, одышкой, кардиалгией, аритмией. Болезнь неуклонно прогрессирует и часто приводит к острой сердечной недостаточности. Воспаление может распространяться на перикард. Аневризмы коронарных артерий — причина инфаркта миокарда.
- Суставной синдром возникает у каждого третьего больного. Обычно поражаются крупные суставы ног и мелкие суставы кистей.
- Воспаление органов пищеварения проявляется абдоминальной болью, диспепсическими явлениями, нарушением стула, увеличением печени.
- В отдельных случаях поражаются оболочки мозга и органы мочевыделительной системы.
Яркая симптоматика болезни сохраняется два месяца, а затем наступает выздоровление. При отсутствии своевременного лечения синдром прогрессирует, развиваются тяжелые осложнения:
- Острая коронарная недостаточность,
- Гемоперикард,
- Эндокардит с поражением митрального клапана,
- Воспаление клапанов сердца,
- Водянка желчного пузыря,
- Гепатит,
- Панкреатит,
- Миозит,
- Асептическое воспаление оболочек мозга,
- Поражение суставов,
- Воспаление среднего уха,
- Нейросенсорная глухота,
- Гангрена конечности.
Лечение
Надежных методов терапии пока нет. Все способы, к которым прибегают врачи, призваны снизить риски осложнений, приблизить момент выздоровления. Как именно помогать пациенту — вопрос дискуссионный.
В основном назначают препараты:
- Иммуноглобулин. В форме растворов для внутривенных инъекций. Резко, в течение 10-12 часов устраняет все симптомы патологического процесса. Если присутствует аутоиммунный компонент, результата нет или он обратный. Потому перед тем, как назначать белки, специалист проверяет, насколько повышена чувствительность организма. Иначе можно навредить. Это первая сложность.
- Не менее трудно разобраться с кортикостероидами. Согласно исследованиям и данным клинической практики, такие средства хорошо снимают воспаление и купируют симптомы. Но возникает другая проблема. Специальные тесты показали, что глюкокортикоиды повышают риски тромбоза коронарных артерий в будущем. В такой ситуации получится, что лечение куда опаснее основного заболевания. Применять или нет препараты подобного рода, решает врач.
- Антиагреганты. На основе ацетилсалициловой кислоты. Их назначают только когда есть реальные риски тромбозов. В остальных ситуациях от столь опасных препаратов воздерживаются.
Антикоагулянты. Еще более мощные средства. Варфарин и прочие. Их вводят, если ребенок страдает аневризмой. В остальных ситуациях смысла нет. К тому же такие лекарства очень опасны.
Из немедикаментозных методов выделяют плазмаферез. Способ очистки жидкой фракции крови. Польза от него тоже спорная.
Однозначно эффективных и универсальных способов лечения не существует. Решать вопрос должен врач, исходя из конкретного клинического случая.
Возможные осложнения после перенесённой болезни
Чем опасен Коксаки для детей и взрослых? Он не только провоцирует появление симптомов, сильно похожих на десяток разных других заболеваний, но и может стать причиной появления некоторых болезней. Неправильное и несвоевременное обращение к врачу увеличивает шансы получить осложнения после вируса. Среди них – энцефалит, вирусный менингит, паралич, миокардит, инсулинозависимый сахарный диабет, плевродиния.
У детей, кроме перечисленных проблем, может проявляться гнойная ангина, частичный паралич, а также изменение ногтей (как правило, спустя 4-8 недель после выздоровления ногти могут частично отслаиваться, менять цвет и форму, становятся ломкими и хрупкими, и даже полностью отпадать, с последующим замещением обновленной ногтевой пластиной).
Можно ли применять Виферон при коксаки?
Согласно инструкции препарат рекомендован для лечения энтеровирусных инфекций в комплексной терапии, в том числе и как противовирусное средство против вируса Коксаки.
Рекомендуемая доза для новорожденных детей, в том числе недоношенных с гестационным возрастом более 34 недель, – ВИФЕРОН 150 000 МЕ ежедневно по 1 суппозиторию 2 раза в сутки через 12 ч. Курс лечения — 5 суток.
Недоношенным новорожденным детям с гестационным возрастом менее 34 недель рекомендовано применение препарата ВИФЕРОН 150 000 МЕ ежедневно по 1 суппозиторию 3 раза в сутки через 8 ч. Курс лечения — 5 суток. Рекомендуемое количество курсов от одного до двух с перерывом в 5 дней.
Дети до 7 лет, ежедневно по 1 суппозиторию 150000 МЕ 2 раза в день с интервалом 12 часов в течение 5 дней (по показаниям лечение может быть продолжено с перерывом 5 дней).
Патогенез синдрома Кавасаки
Болезнь Кавасаки — это генерализованный системный васкулит, вовлекающий кровеносные сосуды по всему организму. Сосудистое воспаление наиболее выражено в коронарных артериях, но также может возникать в венах, капиллярах, мелких артериолах и крупных артериях. На ранних стадиях заболевания наблюдаются отёк эндотелия и субэндотелия сосуда. Отёки возникают из-за выраженной стимуляции цитокинового каскада и активацией эндотелиальных клеток, но внутренняя эластическая мембрана остается неповреждённой.
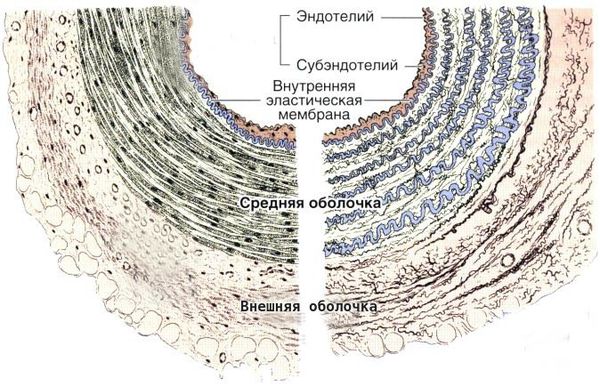
Цитокины — это белковые молекулы, вырабатываемые клетками для регуляции иммунного ответа. Они работают по принципу эстафеты: воздействие цитокина на клетку вызывает образование ею других цитокинов, этот процесс называется цитокиновым каскадом.
Воспалённые клетки вырабатывают различные цитокины и матриксные металлопротеиназы (ферменты, способные разрушать компоненты внеклеточного матрикса соединительных тканей), которые нацелены на эндотелиальные клетки. В результате происходит фрагментация внутренней эластической мембраны и повреждение сосудов.
Активное воспаление в течение нескольких недель или месяцев сменяется прогрессирующим фиброзом (разрастанием соединительной ткани) с образованием рубцов. В результате активного изменения сосудистой стенки и появления новых сосудов развивается стеноз (сужение просвета сосудов).
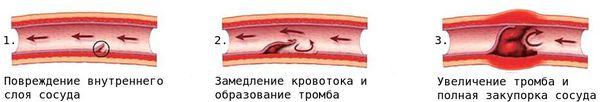
Вследствие стеноза либо тромбоза просвет сосуда со временем сужается или закупоривается, что создаёт риск смерти от сердечно-сосудистых заболеваний, например от инфаркта миокарда.
высыпание
У некоторых людей с вирусом Коксаки есть сыпь. Во многих случаях это неспецифическая генерализованная красная сыпь или скопления мелких красных пятен. Сыпь может не появиться, пока инфекция не начала поправляться. Хотя это может напоминать легкий солнечный ожог, сыпь не очищает. Сама сыпь не заразна.
Вирус может также вызвать небольшие, нежные волдыри и красные пятна на ладонях, подошвах ног и во рту. Во рту появляются язвы на языке, деснах и щеках. Это состояние известно как заболевание рук и ног (HFMD) и вызывается вирусом Коксаки. HFMD чаще всего встречается у детей в возрасте до 10 лет. HFMD обычно вызывает боль в горле, лихорадку и характерную блистерную сыпь, описанную выше. Это мягкий и решает самостоятельно. В то время как блистерная жидкость является теоретическим источником передачи вируса, у подавляющего большинства инфицированных HFMD развивается при контакте с дыхательными каплями или воздействием стула.
Вирус Коксаки также может вызывать синдром, называемый герпангина у детей. Герпангина сопровождается лихорадкой, болью в горле и маленькими нежными пузырьками во рту. Это чаще встречается летом и обычно встречается у детей 3-10 лет. Сначала его можно спутать с острым фарингитом, пока результаты теста на стрептококкозон не станут отрицательными.
Симптомы болезни
Как правило, болезнь Кавасаки возникает в первые 5 лет жизни, отдельные случаи заболевания отмечались у детей до 8-ми лет. Пик заболеваемости приходится по одним данным на возраст 9-11 мес., по другим — 1,5-2 года. В течении заболевания выделяют три периода: острый — 7-10 дней, подострый — 14-21 день и период выздоровления, который может занимать от нескольких месяцев до 1-2 лет.
Синдром начинается с подъема температуры тела. Без лечения лихорадка сохраняется в течение 2-х недель. Увеличение лихорадочного периода считается прогностически неблагоприятным симптомом.
Кожные проявления болезни Кавасаки могут возникнуть в течение 5 недель от начала заболевания. Они характеризуются полиморфными диффузными элементами в виде мелких плоских пятен красного цвета (макулярная сыпь), волдырей, скарлатиноподобных или похожих на корь высыпаний. Элементы сыпи располагаются в основном на коже туловища, паховой области и проксимальных отделов конечностей.
Со временем возникают эритематозные участки, отмечается болезненное уплотнение кожи ладоней и подошв, обуславливающее ограничение движений в пальцах. Разрешение элементов сыпи при болезни Кавасаки начинается примерно через неделю после их появления. Эритематозные пятна сохраняются 2-3 недели, после чего их поверхность начинает шелушиться.
Поражения слизистых оболочек глаз и ротовой полости. У большинства заболевших в течение первых 7 дней отмечается появление конъюнктивита обоих глаз, обычно не сопровождающегося выделениями. В некоторых случаях ему сопутствует передний увеит. Наблюдается также сухость и покраснение слизистой оболочки ротовой полости, кровоточащие трещины на губах, малиновая окраска языка и увеличение миндалин. Болезнь Кавасаки в 50% случаев сопровождается увеличением шейных групп лимфатических узлов, чаще односторонним.
Поражение сердца и сосудов может носить характер миокардита, проявляющегося тахикардией, болями в сердце, аритмией и часто приводящего к острой сердечной недостаточности. У 25% пациентов через 5-7 недель от начала заболевания выявляются аневризматические расширения коронарных сосудов сердца, которые могут приводить к развитию инфаркта миокарда. В редких случаях появляется перикардит, аортальная или митральная недостаточность. Возможно возникновение аневризм по ходу крупных артерий: локтевых, подключичных, бедренных.
Суставной синдром наблюдается в 35% случаев и длится обычно до 1 месяца. Типичны артралгии и артриты голеностопных и коленных суставов, поражения мелких суставов кистей и стоп.
Возможно поражение органов ЖКТ с возникновением болей в животе, рвоты, поноса. В отдельных случаях наблюдается менингит, уретрит.
Другие заболевания из группы Болезни костно-мышечной системы и соединительной ткани:
| Cиндром Шарпа |
| Алкаптонурия и охронотическая артропатия |
| Аллергический (эозинофильный) гранулематозный ангиит (синдром Черджа-Штрауса) |
| Артриты при хронических заболеваниях кишечника (неспецифическом язвенном колите и болезни Крона) |
| Артропатия при гемохроматозе |
| Болезнь Бехтерева (анкилозирующии спондилоартрит) |
| Болезнь Кашина-Бека |
| Болезнь Такаясу |
| Болезнь Уипла |
| Бруцеллезный артрит |
| Внесуставный ревматизм |
| Геморрагический васкулит |
| Геморрагический васкулит (болезнь Шенлейна — Геноха) |
| Гигантоклеточный артериит |
| Гидроксиапатитная артропатия |
| Гипертрофическая легочная остеоартропатия (болезнь Мари — Бамбергера) |
| Гонококковый артрит |
| Гранулематоз Вегенера |
| Дерматомиозит (ПМ) |
| Дерматомиозит (полимиозит) |
| Дисплазия тазобедренного сустава |
| Дисплазия тазобедренных суставов |
| Диффузный (эозинофильный) фасциит |
| Зоб |
| Иерсиниозный артрит |
| Интермиттирующий гидрартроз (перемежающаяся водянка сустава) |
| Инфекционный (пиогенный) артрит |
| Иценко — Кушинга болезнь |
| Лаймовская болезнь |
| Локтевой стилоидит |
| Межпозвонковый остеохондроз и спондилез |
| Миотендинит |
| Множественные дизостозы |
| Множественный ретикулогистиоцитоз |
| Мраморная болезнь |
| Невралгия позвоночного нерва |
| Нейроэндокринная акромегалия |
| Облитерирующий тромбангиит (болезнь Бюргера) |
| Опухоль верхушки легкого |
| Остеоартроз |
| Остеопойкилия |
| Острый инфекционный артрит |
| Палиндромный ревматизм |
| Периартрит |
| Периодическая болезнь |
| Пигментный виллезанодулярный синовит (синовит геморрагический) |
| Пирофосфатная артропатия |
| Плексит плечевого сустава |
| Пневмокониоз |
| Подагра |
| Пояснично-крестцовый плексит |
| Псориатический артрит |
| Реактивный артрит (артропатия) |
| Ревматизм |
| Ревматическая полимиалгия |
| Ревматоидный артрит |
| Рецидивирующий полихондрит |
| Саркоидоз |
| Синдром (болезнь) Рейтера |
| Синдром Барре — Льеу |
| Синдром Бехчета |
| Синдром Гудпасчера |
| Синдром запястного канала |
| Синдром Марфана |
| Синдром тарзального канала |
| Синдром Титце |
| Синдром Фелти |
| Синдром Шегрена |
| Синдром Элерса — Данло |
| Синовиома |
| Сирингомиелия |
| Системная красная волчанка |
| Системная красная волчанка (СКВ) |
| Системная склеродермия |
| Сифилитический артрит |
| Смешанная криоглобулинемия (криоглобулинемическая пурпура) |
| Смешанное заболевание соединительной ткани |
| Сывороточная и лекарственная болезнь |
| Тендовагинит |
| Туберкулез позвоночника |
| Туберкулезный полиартрит |
| Узелковый полиартериит |
| Фиброзит (фасцииты и апоневрозиты) |
| Хондродисплазия |
| Хондроматоз суставов |
| Шейный плексит |
Симптомы болезни Кавасаки
Самый яркий симптом синдрома-болезни Кавасаки у детей (см. фото) — лихорадка, продолжающаяся дольше 5 суток. Также при СК наблюдается:
- увеличение размера шейного лимфоузла;
- отёчность языка;
- приобретение языком алого оттенка;
- покраснение губ;
- трещины на губах;
- сыпь полиморфного характера, локализующаяся на любом участке тела;
Примерно через 2 недели после появления лихорадки у ребёнка могут появиться уплотнения с шелушащейся кожей на ладони или подошвах.
В течении патологии выделяют три стадии, циклично сменяющих друг друга:
- Острая стадия длится две недели и проявляется лихорадкой, симптомами астенизации и интоксикации. В миокарде развивается воспалительный процесс, он ослабевает и перестает функционировать.
- Подострая стадия проявляется тромбоцитозом в крови и симптомами сердечных расстройств — систолическим шумом, приглушенностью сердечных тонов, аритмией.
- Выздоровление наступает к концу второго месяца болезни: исчезают все симптомы патологии и нормализуются показатели общего анализа крови.
Синдром Кавасаки у взрослых характеризуется воспалением коронарных сосудов, которые перестают быть эластичными и набухают на некоторых участках. Болезнь приводит к раннему атеросклерозу, кальцинозу, тромбообразованию, дистрофии миокарда и инфаркту. У молодых людей аневризмы со временем становятся меньше и могут окончательно исчезнуть.
Пациенты жалуются на боль в сердце, тахикардию, артралгию, рвоту, понос. В более редких случаях отмечаются симптомы менингита, холецистита и уретрита, кардиомегалия, гепатомегалия.
Болезнь Кавасаки — симптомы
Признаки и симптомы развиваются в три фазы.
Острая или первая фаза
Симптомы появляются внезапно с 1-го по 11-й день. Они включают в себя:
- Высокая температура тела, которая держится не менее 5 дней и может достигать до 40 градусов по Цельсию. Лихорадка не сбивается жаропонижающими, такими как ибупрофен или парацетамол
- Конъюнктивит с двух сторон, склеры глаз становятся красными, глаза зудят и воспаляются
- Боль в горле
- Отекшие, потрескавшиеся и сухие губы
- Красный, увеличенный язык, иногда называемый малиновый язык
- Увеличенные шейные лимфатические железы
- Сыпь на руках, ногах и туловище, а также между гениталиями и анусом
- Сыпь на ладонях рук и подошвах ног, которая может сопровождаться шелушением кожи
Подострая, вторая фаза
Симптомы появляются с 12 по 21 день, менее серьезны, но сохраняются дольше. Температура тела нормализуется.
Симптомы могут включать:
Шелушение кожи на пальцах рук и ног
- Рвота
- Диарея
- Боль в животе
- Боль в суставах
- Припухлость суставов
- Пожелтение кожных покровов
- Потеря аппетита
Осложнения чаще возникают во время этой фазы, ребенок может испытывать боль и быть капризным.
Выздоравливающая или третья фаза
Фаза длится примерно с 22-го по 60-й день. Симптомы уменьшаются, и пациент постепенно выздоравливает, пока не исчезнут все признаки болезни.
Главная проблема заключается в том, что болезнь Кавасаки может поражать сосуды сердца, поэтому пациент должен пройти эхокардиографию.
Характерные признаки
Заболевание сопровождается поражением коронарных и других сосудов, образованием аневризм, тромбозов. Обычно оно развивается через два месяца после рождения. В большинстве случаев патология приходится на четвертый год жизни малыша. Отмечено, что мальчики страдают ею в два раза чаще, чем противоположный пол.
Болезнь Кавасаки у детей имеет симптомы, проявляющиеся внезапно. Изначально у ребенка повышается температура, которая может держаться целый месяц. Иногда она доходит до 40 градусов. Больного беспокоит лихорадка, которая длится не менее пяти дней. При этом он ощущает сонливость, спазмы в животе, становится раздражительным. Есть и другие симптомы синдрома Кавасаки:
- сухость губ;
- увеличение лимфоузлов шеи;
- покраснение внутренней ротовой оболочки и соединительной оболочки глаз.
Через несколько дней к неприятным признакам добавляются кожная экзантема, полимфорные образования, отек ладоней и подошв, на слизистой во рту и на половых органах появляются высыпания. В некоторых случаях синдром сопровождается следующими проявлениями:
- суставной болью;
- расстройством желудочно-кишечного тракта;
- аритмией;
- тахикардией;
- выпячиванием стенки артерий;
- кардиомегалией.
Примерно через три недели некоторые признаки исчезают, на ладонях и подошвах появляются шелушения, а язык становится малиновым. Увидеть больных с симптомами Кавасаки можно на фото (представлено ниже). Что касается органов дыхания, то у больного могут наблюдаться ринорея, кашель. В некоторых случаях проявляются судороги, паралич лицевого нерва и конечностей.
У грудных детей наблюдаются повышенная возбудимость, плохой сон, зуд из-за сыпи на коже. Опухания и болевые ощущения в языке могут стать причиной отказа от еды.
Характерным клиническим признаком у девочек и мальчиков является уплотнение и покраснение области в месте инъекции БЦЖ. Этот симптом в некоторых странах не выявляется, так как подобная массовая вакцинация в определенных государствах не предусмотрена.
Разновидности вируса Коксаки
Изучение инфекционных возбудителей продолжается и по сей день, так как их разновидностей или штаммов пока выделено более 30, и есть вероятность, что это ещё не предел.
Учёные разделяют все известные на сегодня типы вирусов Коксаки, в зависимости от антигенных свойств серогрупп, которые содержатся в этих штаммах, на 2 группы:
- Группа А: инфицирует кожные покровы и слизистые ткани, вызывает геморрагический конъюнктивит, асептический менингит, заболевания верхних дыхательных путей, энтеровирусный везикулярный стоматит с экзантемой, а также так называемые герпангины.
- Группа В: поражает внутренние органы – сердце, печень, поджелудочную железу, оболочку легких, становится причиной перикардита, миокардита, гепатитов, не связанных с гепатотропными вирусами.
Обе разновидности отличаются устойчивостью в окружающей среде, однако гибнут от ультрафиолетового облучения и дезинфицирующих растворов вроде хлорамина и хлорной извести. Также разрушительное действие на возбудителей оказывает кипячение. Спирт и низкие температуры на частицы вируса никак не воздействуют и в замороженном состоянии могут выживать в течение нескольких лет.
Симптоматика и проявления поражения инфекцией
С момента заражения может проходить от 2 до 10 дней. Понять, как начинается болезнь, спровоцированная вирусом Коксаки, можно по общим симптомам всех форм, которые может принимать вирус – это сыпь по телу, особенно на конечностях, диарея и лихорадка. Быстрее всего проявляется высокая температура (до 40 градусов), отсутствие аппетита и расстройство пищеварения. Может болеть голова, корень языка покрывается белым налётом. Из менее очевидных признаков можно назвать увеличение лимфоузлов, печени, селезёнки, учащение сердцебиения.
Специфические проявления вируса зависят от того, в каких органах сконцентрировано наибольшее количество инфекции. Это могут быть мышечные спазмы и судороги, тошнота, рвота, сильное повышение температуры, увеличение печени, боли в животе, признаки конъюнктивита, и другие симптомы.
Рекомендуем статью: Симптомы Коксаки
Формы протекания и развития вирусного заболевания
В зависимости от того, в каких органах преимущественно локализуется возбудитель, заболевание может проявляться в различных формах:
- гриппоподобной;
- полиомиелитоподобной;
- кишечной форме;
- гепатитоподобной;
- в виде энтеровирусной экзантемы;
- герпетической ангины;
- геморрагического конъюнктивита;
- плевродинии;
- серозного менингита;
- в виде нарушений в работе сердца.
Первый тип является самым лёгким, своей симптоматикой напоминает интоксикацию при гриппе, и характеризуется резким повышением температуры до 39-40 градусов, которое быстро проходит. Такие формы как серозный менингит, плевродиния или гепатоподобная, могут иметь более серьёзные последствия, поэтому обратиться за врачебной помощью в этих случаях просто необходимо.
Кроме того, клинически различают скрытую и острую формы течения болезни:
- В первом случае, если иммунитет заражённого работает активно, никакие симптомы не проявятся, и защитные силы организма просто подавят возбудителя.
- Вторая форма означает, что иммунитет не способен сдержать распространение и размножение вируса, и болезнь развивается с характерной симптоматикой.
Инкубационный период и его особенности
Время с момента заражения, в течение которого вирус активно размножается и распространяется в организме до проявления клинических симптомов называется инкубационным периодом. При инфицировании Коксаки он составляет от двух до семи дней. В этот период:
- На первой стадии развития болезни вирусные частицы накапливаются в кишечнике и на слизистой носоглотки (при обнаружении вируса на этой стадии, вылечиться будет достаточно просто).
- На второй стадии вирус попадает в кровь, и с ней транспортируется по организму, оседая в лимфоузлах, мышцах, органах.
- Третья стадия – выраженный воспалительный процесс, когда вирус начинает разрушать клетки тканей и органов, проявляется выраженной интоксикацией.
Название “руки-ноги-рот” наиболее показательно характеризует симптомы болезни, появляющиеся при этом: на конечностях, ладонях, и стопах, а также на слизистой ротовой полости и вокруг рта. Сыпь представляет собой вирусную пузырчатку, то есть пузырьки, наполненные серозным содержимым, которые со временем лопаются, образуя корочки. Через некоторое время на местах поражения сыпью кожа шелушится, особенно между пальцами и вокруг ногтей на руках и ногах – этот процесс является специфическим признаком синдрома “руки-ноги-рот”.
Причины и патогенез
Конкретного объяснения появления заболевания нет. Однако выявлены некоторые закономерности и цикличность возникновения вспышек синдрома Кавасаки, например, сезонность, что говорит о возможной инфекционной природе недуга.
Кроме того, обследования больных пациентов показали наличие остатков неизвестных микроорганизмов в крови, напоминающих вирусы.
Основными возможными возбудителями считаются:
- спирохета;
- стафилококки;
- парвовирус;
- стрептококки;
- риккетсии;
- герпес;
- вирус Эпштейн-Бара;
- ретровирус.
Согласно еще одной теории, причина кроется в иммунной системе и наследственных факторах, то есть генах, так как азиаты чаще других страдают от болезни.
Возможной причиной в этом случае считают реакцию организма на токсин или инфекцию, запускающих механизм целого комплекса патологий.
Особенности течения болезни у детей и методы лечения
Детская часть населения подвержена инфицированию вирусом Коксаки гораздо чаще, чем взрослые. Основной группой риска, которая страдает от инфицирования, являются дети до 10 лет.
Характерным проявлением у детей является симптом “руки-ноги-рот”: состояние, когда после внезапной высокой лихорадки, которая длится 1-2 дня, появляется сыпь на конечностях, вокруг рта и на слизистых ротовой полости. Также у детей при Коксаки часто бывает не диарея, а запор. В целом, детьми болезнь переносится тяжелее, чем взрослыми, и им необходим более тщательный уход.
Первичные проявления инфицирования Коксаки у ребёнка часто не позволяют правильно идентифицировать вирус, ставший причиной заболевания
Первое, на что обращают внимание родители – внезапная высокая температура, сопровождающаяся симптомами интоксикации: слабость и недомогание, повышенная утомляемость. Ребёнок выглядит уставшим и может отказываться от пищи
Дальше появляются язвочки на слизистой ротовой полости, сыпь и кожный зуд. Причём последний может причинять дискомфорт настолько, что провоцирует головокружение и бессонницу.
Накормить малыша в таком случае будет сложно, особенно при наличии болезненных ранок в ротовой полости. Однако прохладная чистая вода точно должна постоянно поступать в организм. Для обезболивания ран во рту перед кормлением или питьём можно использовать специальные гели с эффектом анестетика: Холисал, Камистад, Холицест. Но не следует насильно кормить ребенка в период острого заболевания, когда он отказывается от еды из-за болей во рту при глотании и просто от отсутствия аппетита из-за болезни.
Общая терапия при заболевании включает в себя воздействие на симптомы с целью убрать их полностью: используются антигистаминные, противовоспалительные средства, адсорбенты и другие группы препаратов. При герпетической ангине, вызванной Коксаки, детям нередко назначают Ацикловир для приёма внутрь или наружного применения, что является ошибочным назначением, так как герпангина из общего с герпесными заболеваниями имеет только название, а возбудитель не является вирусом герпеса, и данный препарат никак не влияет на процесс заболевания
Проявления в виде кожной сыпи у ребёнка нередко принимают за ветрянку, особенно в первые несколько дней появления. Однако высыпания, спровоцированные Коксаки, покрывают и ладони со ступнями, в отличие от ветрянки, при которой ступни и ладони остаются чистыми.
Почему распространяется болезнь Кавасаки
Обнадеживающая информация расслабила родителей и они стали менее ответственно относиться к защите детей от коронавируса, но, как видим, зря. Случаев становится все больше и ученые не знают, может это симптом проявляется через время или болезнь кавасаки проявляется сразу после заражения коронавирусом. Возможно, волна будет только нарастать.
Отличительной чертой заболеваний, вызванных коронавирусом у детей, является то, что они не испытывают затруднений дыхания, но в целом болезнь часто протекает намного тяжелее. Примечательно, что случаи, когда симптом встречается у детей без коронавируса, врачи объясняют недостаточно качественной диагностикой и возможными ошибками выявления.
Есть также версия, что болезнь Кавасаки может уже быть «на взводе» в телах некоторых людей (особенно детей), но «спусковым крючком» для нее является именно коронавирус. То есть, даже если он сам не причинил вреда человеку, он может запустить механизм болезни Кавасаки.
Многие болезни уже внутри нас и их надо только запустить.









