Что делать при поперечном предлежании плода: диагностика и тактика ведения родов при неправильном положении ребенка
Содержание:
- Как определить наличие диастаза мышц живота самостоятельно
- Как проводится наружный акушерский поворот
- Кто в группе риска?
- Причины возникновения
- Тактика родов при предлежании плаценты
- Причины патологического предлежания
- Все характеристики и варианты предродового расположения плода
- Изменение положений плода до рождения
- Тазовое предлежание плода
- Ведение родов
- Диагностика многоплодной беременности.
- Возможные положения плода
Как определить наличие диастаза мышц живота самостоятельно
Определение диастаза можно провести и в домашних условиях. Сделать это поможет простой тест, в ходе которого нужно измерить расстояние между краями прямой мышцы.
Для этого нужно лечь на спину на твердую поверхность, согнуть ноги в коленях. Одну руку положить под голову, а вторую разместить на белой линии, чуть выше пупка. После следует расслабиться и поднять грудную клетку. При этом кончиками пальцев нужно нащупать расхождение между мышцами. Провал максимально выражен между пупком и мечевидным отростком. Если расхождение больше, чем ширина двух пальцев, это должно насторожить и стать поводом обращения к специалисту.
Такая методика максимально схожа с тем подходом, который использует для диагностики хирург. Это самый простой способ определения диастаза дома без помощи врача и инструментальных обследований.
Как проводится наружный акушерский поворот
Беременную женщину укладывают на бок. С помощью плавных движений руками врач приподнимает малыша из полости малого таза и старается развернуть так, чтобы направить в сторону таза мамы головку ребёнка, а его ягодичную область расположить выше.
Сама процедура без подготовки занимает не более 5 минут. Для будущей мамы главное в это время – расслабиться, глубоко дышать и обязательно сообщать врачу о любых признаках дискомфорта. При появлении болезненных ощущений или при замедлении сердцебиения малыша, которое фиксируют медики, процедура поворота будет приостановлена или прекращена совсем. Не страшно, если малыша не удалось развернуть с первой попытки, за одну процедуру врач может сделать до 3-х попыток наружного поворота.
По окончании проводится контрольное УЗИ и также не менее 20 минут записывается кардиотокограмма. Если женщину ничего не беспокоит, поворот удался, а до родов ещё остаётся время, то она в тот же день может уйти домой из стационара.
Сегодня врачи акушеры-гинекологи не считают необходимым фиксировать положение малыша в матке после поворота, потому что перевязывание живота беременной женщины различными фиксирующими повязками, как показало время, не влияет на результаты процедуры. Иными словами – если ребёнку суждено развернуться в первоначальное положение, он это всё равно сделает.
Кто в группе риска?
Дисфункция мышц тазового дна возникает, когда они растянуты, ослаблены или слишком плотны. У некоторых людей мышцы тазового дна слабы с детства, но чаще проблемы развиваются с возрастом. В группу риска попадают
-
беременные и уже родившие женщины,
-
женщины, проходящие или прошедшие менопаузу,
-
женщины, перенесшие гинекологическую операцию, например, удаление матки,
-
мужчины, которым удалили предстательную железу,
-
спортсмены высокого класса, такие как гимнасты, бегуны или прыгуны на батуте.
К дополнительным факторам риска относятся:
-
боли в спине,
-
травмы в области таза или лучевая терапия,
-
постоянные запоры (для опорожнения кишечника приходится напрягаться),
-
хронический кашель или чихание (астма, курение или сенная лихорадка),
-
лишний вес или ожирение,
-
регулярное поднятие тяжестей на работе или в спортзале.
Разберем эти случаи подробнее.
Беременность и роды влияют на физическую форму мышц тазового дна. Растущий плод давит на мышцы тазового дна. Во время беременности выделяется гормон релаксин, который делает ткани более эластичными, позволяя мышцам и связкам тазового дна растягиваться во время родов. Порой они надолго остаются в растянутом состоянии. Действие релаксина и давление плода мешает мышцам удерживать органы малого таза в правильном положении.
Наибольшему риску во время беременности и родов подвержены женщины, которые:
-
рожали неоднократно,
-
рожали с помощью инструментов: щипцов или вакуум-экстрактора,
-
второй этап родов продолжался более часа,
-
при родах произошел разрыв промежности,
-
младенец весил более 4 кг.
В период менопаузы женский организм претерпевает существенные изменения. Все мышцы слабеют, в том числе мышцы тазового дна. Поскольку они поддерживают органы малого таза, в данной области могут возникнуть проблемы, в частности, трудности с контролем мочевого пузыря или кишечника.
Менопауза часто сопровождается увеличением веса, что также ослабляет мышцы тазового дна.
Ситуацию также усугубляют:
-
менее эластичный мочевой пузырь,
-
анальная травма в результате родов,
-
хронические заболевания (диабет или астма).
Гинекологические операции или операции в области таза, такие как удаление матки, или лучевая терапия могут нарушить форму мышц тазового дна и вызвать недержание.
После операции на предстательной железе также часто развивается недержание. Большинство мужчин полностью восстанавливают контроль над мочевым пузырем в течение 6—12 месяцев, и упражнения существенно этому способствуют.
Профессиональные спортсмены и просто большие любители фитнеса нередко испытывают постоянное сильное давление на тазовое дно. Как правило, это гимнасты, прыгуны на батуте и бегуны, любители игр, в которых приходится часто «стукаться» о землю, таких как баскетбола или нетбола. В группу риска попадают также атлеты, поднимающие тяжести или проводящие высокоинтенсивные интервальные тренировки.
При выполнении подобных упражнений недержание мочи может быть обычным явлением, но это ненормально.
Причины возникновения
Факторы и причины неправильного положения ребёнка внутри матки разнообразны – от особенностей внутриутробного развития плода до последствий болезней матери и патологий самого ребёнка.
Не пренебрегайте визитами к врачу, даже если вы беременны не первый раз и считаете себя опытной мамой и роженицей. Поперечное положение плода у рожавших женщин встречается чаще, чем у женщин, рожающих впервые.
Избыточное или недостаточное количество околоплодных вод
Факторы, влияющие на объём амниотической жидкости, до конца не изучены. Это таинство организма беременной женщины. Генерирует амниотическую жидкость внутренний эпителий околоплодного пузыря, и в конце беременности её состав обновляется каждые три часа.
При многоводии (объёме околоплодных вод 1,5-2л и более) ребёнку труднее «улечься» головкой вниз, поскольку внутреннее пространство матки обширное. И наоборот, при малом количестве околоплодной жидкости (менее 600 мл) движения плода внутри матки настолько затруднены, что ребёнок подвергается сдавливанию её стенками.
Сниженный тонус стенок матки и слабость брюшных мышц
Чаще всего слабые мышечные стенки матки встречаются у повторно рожающих женщин. Природное расположение матки – вертикальное, перевёрнутой грушевидной формы. В идеале гладкие мышцы детородного органа достаточно эластичны для растягивания с ростом плода и упруги для поддержания его вертикалього положения. А поскольку мы все подвергаемся воздействию гравитации, то без должной поддержки мышца матки и брюшной стенки ребёнок располагается как ему удобно, а не так, как нужно.
Неправильное расположение плаценты
В медицинской терминологии неправильное расположении плаценты называется «предлежанием» и означает прикрепление «детского места» в районе шейки матки. Плацента целиком или полностью занимает то место, которое должна занять головка ребёнка к концу беременности. Предлежание плаценты является категорическим показанием для кесарева сечения (КС), поскольку естественные роды невозможны.
Нормальное расположение плаценты и ее предлежание в нижнем сегменте матки
Новообразования в полости матки
Конечно, для благополучия ребёнка, спокойного и безопасного течения беременности рекомендуется особо тщательно следить за здоровьем матери. Ведь при наличии аденом, фиброзных опухолей и полипов в области нижнего сегмента матки риск поперечного предлежания плода существенно повышается. Рекомендованы регулярные посещения врача-гинеколога и строгое соблюдение врачебных рекомендаций на протяжении всей беременности.
Особенности строения матки
Достаточно редкими патологиями являются седловидная и двурогая матка – всего 0,1% процент беременных женщин могут услышать подобный диагноз. Он означает, что форма матки не правильной вытянутой грушевидной формы, а седловидной (с прогибом в дне) или двурогой (разделённой надвое перегородкой в верхнем отделе). И понятно, что ребёнку, развивающемуся в таких условиях, трудно прининять положение, необходимое для лёгкого выхода из тела матери.
Варианты строения матки на фото
Поскольку головное предлежание плода необходимо для успешного родового процесса, то патологии развития ребёнка, такие как гидроцефалия (отёк головного мозга) или анэнцефалия (недоразвитые полушария мозга), могут помешать плоду принять нужное положение внутри матки.
Тактика родов при предлежании плаценты
В большинстве случаев женщинам рекомендовано кесарево сечение, исключающее риск осложнений для матери и ребенка, которые могут возникнуть из-за внезапно начавшегося кровотечения. Операция может быть плановой на сроке 36-38 недель либо экстренной — в любой момент беременности при появлении осложнений. Если отсутствуют серьезные риски для здоровья роженицы и ребенка возможно ведение естественных родов.
Плановое кесарево сечение
Согласно клиническим рекомендациям Минздрава по предлежанию плаценты, плановая операция родоразрешения проводится при наличии таких показаний:
1. Полное предлежание. В этом случае ведение естественных родов невозможно, поскольку путь, через который должен пройти ребенок, перекрыт плацентой. При попытке самостоятельных родов развивается угрожающее жизни матери кровотечение, которое сложно остановить.
2. Неполное предлежание плаценты с сопутствующими патологиями:
- многоплодная беременность;
- возраст женщины более 30 лет (особенно, если это первые роды);
- рубец на матке после кесарева сечения или других операций;
- выраженное многоводие;
- узкий таз;
- неправильное положение плода — тазовое, поперечное, косое предлежание.
Кесарево сечение является оптимальным вариантом родоразрешения. Некоторые женщины сомневаются в его проведении, остерегаясь рисков для ребенка или послеоперационных осложнений, однако операция намного менее опасна, чем открывшееся кровотечение. Опытные гинекологи проводят кесарево сечение быстро, точно и безопасно, а при использовании анестезии учитываются фармакологические особенности препаратов, чтобы не навредить ребенку.
Особенно внимательным врач должен быть при краевом предлежании плаценты по передней стенке, поскольку в этом случае после разреза возможны обильные кровотечения, которые потребуют радикальных мер вплоть до экстирпации матки. Чтобы этого избежать, существуют специальные техники выполнения кесарева сечения. В тоже же времякраевое предлежание плаценты по задней стенкенамного реже сопровождается осложнениями.
Экстренное кесарево сечение
Внеплановое оперативное родоразрешение в основном проводится при полном предлежании плаценты при беременности, которое зачастую проявляется маточным кровотечением. Оно выполняется на любом сроке после 22 недели по абсолютным показаниям:
- обильное кровотечение у женщины с центральным предлежанием плаценты;
- повторяющиеся кровотечения, которые плохо купируются медикаментозной терапией;
- жизнеугрожающая кровопотеря на любом сроке беременности при любом типе предлежания плаценты;
- частые кровотечения, которые сопровождаются тяжелой анемией и другими осложнениями.
После экстренного родоразрешения раньше срока рождаются незрелые дети, которым требуется специальный уход в отделении неонатологии. Для полноценного лечения применяются современные системы кислородной поддержки, парентерального питания, ряд медикаментов, что позволяет выхаживать младенцев даже с экстремальной низкой массой тела.
Естественные роды
Основные условия для проведения физиологического родоразрешения:
- неполное предлежание плаценты;
- отсутствие кровяных выделений в течение беременности;
- хорошие показатели здоровья беременной, отсутствие экстрагенитальных патологий;
- нормальное внутриутробное развитие плода;
- головное предлежание плода.
Роды проводятся по стандартному протоколу, однако есть важное отличие: показано раннее вскрытие плодного пузыря при установившейся родовой деятельности или появлении кровянистых вагинальных выделений. Такая манипуляция помогает головке плода быстрее опуститься в полость таза, за счет чего плацента прижимается к стенке матке, и кровотечение естественным образом останавливается
Для улучшения сократимости матки, ускорения родов и дополнительной профилактики кровотечения применяется окситоцин.
Причины патологического предлежания
Узлы большого размера могут деформировать полость матки. Если миома подслизистая и разрастается в основном в брюшную полость, она представляет меньший риск, чем подслизистый или интерстициальный узелок. Последние два могут существенно изменить размеры полости матки.
Также следует помнить, что у женщин с небольшими опухолями, которые были стабильными до беременности, может начаться ускоренный рост после зачатия. Это связано с увеличением прогестерона и большего количества рецепторов прогестерона в узлах миомы. Ребенок, пытаясь лечь в удобном положении, заденет выступающий плотный узел и не сможет перевернуться с опущенной головой.
Высокий паритет рождений
Причины поперечного положения плода могут заключаться в многоплодных родах. Заболевание гораздо реже встречается у первородящих матерей, но увеличивается с 4-5 родами. Повышенный риск объясняется снижением тонуса мышц живота, более дряблыми тканями, способными к значительному растяжению.
Врожденные пороки развития матки
В случае седловидной или двурогой матки, а также при наличии в ее полости перегородок риск неправильного позиционирования намного больше. Эта анатомическая особенность формируется внутриутробно, и изменить форму матки невозможно.
Пороки развития плода
Серьезные аномалии, которые приводят к изменению анатомии, уменьшению размера или отсутствию определенных частей плода, могут привести к поперечной ориентации. Это характерно для анэнцефалии (отсутствие головного мозга), гидроцефалии (гидроцефалии).
Размещение подшипника
Расположение плаценты на задней стенке выше 4-5 см внутренней части глотки правильное. Фиксация плаценты ниже, полное предлежание приводит к патологическому позиционированию ребенка. Естественные роды в этом случае невозможны: после вскрытия матки происходит отслойка плаценты, массивное кровотечение и гибель малыша.
Анатомически узкий таз
При стенозе 1-2 степени и нормальных размерах плода беременность и роды протекают нормально. Но более высокая степень сужения, косой, шершавый таз, наличие экзостозов (разрастаний на костях) не позволят ребенку правильно расположиться. Естественные роды в этом случае физически невозможны.
Подробнее об этой патологии вы можете прочитать в отдельной статье.
Маловодина
В случае недостаточного количества околоплодных вод происходит обратное. Ребенок не может принять правильное положение из-за ограниченного пространства в полости матки.
Много околоплодных вод
Большое количество околоплодных вод растягивает матку, позволяет плоду свободно плавать в ее полости и менять положение. Обструкция вызвана инфекцией, патологией плода, сочетающейся с внутриутробной гипоксией. При этом повышается двигательная активность ребенка, женщина слышит активные движения, что увеличивает вероятность поперечной или косой локализации.
Угроза преждевременных родов
При постоянных или частых нагрузках на матку малыш чувствует давление на стенки матки. Это мешает разместить его в правильном положении. Таким образом, может случиться так, что правильное положение не будет достигнуто вовремя из-за наличия поперечного или косого предлежания.
Гипотрофия плода
Фетоплацентарная недостаточность приводит к хронической гипоксии. Это сказывается на весе малыша: наблюдается задержка роста и набора веса, иногда на несколько недель. Недостаточный вес позволяет ей свободно перемещаться в полости матки и может оставаться в неправильном положении по отношению к своей оси до родов.
Большой плод
Риск увеличивается при наличии сужения таза 1-2 степени. Ребенку не хватает места, чтобы двигаться, и он не может опуститься в малый таз, поэтому принимает неправильное положение.
Многоплодная беременность
В случае близнецов один или оба ребенка могут занять наиболее удобную для них позу, но из-за этого им будет сложно родить естественным путем. Бывает, что первый ребенок располагается правильно, а второй лежит поперек, образуя вокруг себя своего рода пояс. Естественные роды в этом случае невозможны, это приведет к пренебрежению поперечным положением и гибели плода.
Иногда поперечное положение наблюдается при преждевременных родах, которые наступают на 28-29 неделе и до 37 недели. Опухоли придатков над входом в малый таз также являются фактором риска.
Все характеристики и варианты предродового расположения плода
В теории акушерства расположение плода перед родами предлагается оценивать вовсе не по одной-двум характеристикам — здесь гораздо больше позиций для анализа (заметим сразу, не все они имеют решающее значение перед родами, однако могут помочь врачу в сложной ситуации):
- Членорасположение — положение конечностей и головы ребёнка относительно туловища; варианты неправильного — разгибательное положение головы (отклонена в обратную сторону от груди), разогнутые ножки. Норма — сгибательный тип членорасположения (голова прижата к грудке, ноги согнуты в коленях и приближены к животику, руки помещены перед грудной клеткой).
- Положение ребёнка — пространственное соотношение вертикальной оси тела плода и вертикальной оси тела матери. Варианты: продольное (требуемое — оси параллельны), поперечное (вертикальная ось тела плода перпендикулярна оси тела матери); косое (оси тел матери и плода складываются в угол, отличный от 90°).
- Позиция ребёнка — приближение спинки плода к левой или правой стенке матки. Варианты: первая позиция — спинка плода обращена к левой стороне матки; вторая — к правой. При этом редко встречается полный разворот спинки к той или иной стороне (ребёнок расположен «вполоборота»), поэтому определяют ещё и вид позиции: передний (спинка обращена к передней стенке матки) и задний (к задней). При косом или поперечном положении ребёнка позиция устанавливается не по спинке, а по головке. Определение позиции имеет значение лишь в случае неправильного положения плода и необходимости совершения его искусственного поворота или «извлечения» вручную из полости матки.
-
Предлежание плода (самая «популярная» характеристика, имеющая действительно важнейшее значение) – расположение у «выхода» из матки головки или нижней части туловища (ягодиц, ножек) плода. Предлежание определяется лишь для продольного положения плода. Значение имеет и предлежащая часть (часть, которая «упирается» в зев матки):
- для головного предлежания вариантами являются — затылочное (правильное), переднеголовное (предлежит темя), лобное, лицевое предлежания;
- для тазового — ягодичное, ножное, смешанное (ягодично-ножное).
- Вставление головки — определение её «наклона» относительно входа в малый таз женщины. Правильным является синклитическое вставление, когда вертикальная ось головки находится перпендикулярно входу в малый таз женщины. Небольшой асинклитизм (наклон) головки может наблюдаться в процессе родов, выраженный же — патология.
Фотогалерея: предродовые положения плода в матке
Итак, идеальным предродовым расположением плода в матке перед родами считается продольное положение в любой позиции (но лучше передней) с головным затылочным предлежанием, синклитическим вставлением головки, сгибательным типом членорасположения.
Изменение положений плода до рождения
Невозможно точно определить причины, по которым ребенок занимает определенное положение в матке. До конца второго триместра вынашивания малыша он постоянно пребывает в движении, меняет позу по десять раз в день. Это говорит о том, что в мамином лоне ему очень комфортно. По мере роста малышу в животе мамы уже становится тесновато, и поэтому ближе к родам он занимает определенное положение.
Почему же головка при продольном положении находится именно внизу матки? Медики говорят, что голова смещается под действием тяжести плода. Но это только предположение, а обычно положение плода напрямую зависит от матки, ее сокращений и размеров таза беременной.
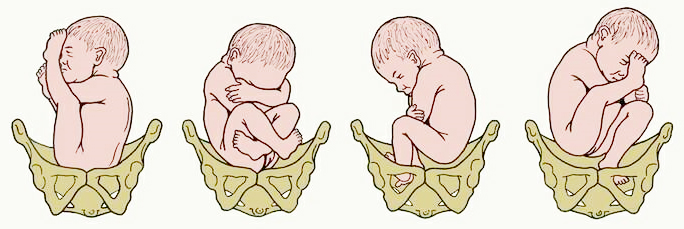
Тазовое предлежание плода
Тазовое предлежание встречается в 3-5% случаев и делится на ножное, когда предлежат ножки плода, и ягодичное, когда малыш как бы сидит на корточках, и предлежат его ягодички. Ягодичное предлежание более благоприятно.
Роды в тазовом предлежании считаются патологическими из-за большого количества осложнений у матери и плода, так как первым рождается менее объемный тазовый конец и при выведении головки возникают трудности. При ножном предлежании врач рукой задерживает рождение ребенка до тех пор пока тот не присядет на корточки, чтобы не допустить выпадения ножки, после такого пособия первыми рождаются ягодички.
Тазовое предлежание не является абсолютным показанием для кесарева сечения. Вопрос о методе родоразрешения решается в зависимости от следующих факторов:
— размеров плода (при тазовом предлежании крупным считается плод более 3500г, тогда как при обычных родах – более 4000г);
— размеров таза матери;
— вида тазового предлежания (ножное или яголичное);
— пола плода (для девочки роды в тазовом предлежании сопряжены с меньшим риском, чем для мальчика, так как у мальчика возможно повреждение половых органов);
— возраста женщины;
— течения и исхода предыдущих беременностей и родов.
Для поворота плода после 31 недели рекомендуется следующее упражнение: лечь на правый бок, полежать 10 минут, быстро перевернуться на левый бок, через 10 минут снова на правый, повторять 3-4 раза несколько раз в день перед едой. По 15-20 минут в день нужно стоять в коленно-локтевом положении. Также способствуют повороту плода занятия в бассейне. Если малыш перевернется на головку, рекомендуется носить бандаж, чтобы зафиксировать его правильное положение.
Противопоказаниями для выполнения подобных упражнений являются осложненное течение беременности (гестоз, угроза преждевременных родов), рубец на матке после операции кесарево сечение в прошлом, предлежание плаценты, опухоли матки.
Ранее применялся наружный поворот плода (врач через живот пытался сместить головку плода внизу). Сейчас он не применяется из-за низкой эффективности и большого количества осложнений, таких как преждевременная отслойка плаценты, преждевременные роды, нарушение состояние плода.
Если тазовое предлежание сохраняется, то за 2 недели до родов беременную направляют в стационар, где составляется план родоразрешения.
Ведение родов
Госпитализация назначается на 36-ю неделю, в роддоме беременная обследуется и подготавливается к кесареву сечению. Самостоятельные роды с выполнением наружно-внутреннего поворота реальны только при глубокой недоношенности или родах двойней при нахождении поперчено второго ребенка.
Показания к абдоминальному родоразрешению:
- рубец на матке;
- хроническая гипоксия, ФПН;
- дородовое отхождение вод;
- патологическая локализация плаценты;
- переношенная беременность;
- новообразования матки.
При диагональном положении роженице назначается постельный режим на боку, снизу которого пальпируется головка/таз плода. При выпадении конечности/пуповины запрещается их вправление, женщину оперируют в экстренном порядке.
Важно
Запущенное поперечное положение требует немедленного абдоминального родоразрешения в интересах женщины, независимо от состояния ребенка. При появлении симптомов инфицирования матки, плодных оболочек кесарево сечение заканчивается удалением матки.
Условия для производства наружно-внутреннего поворота:
- постоянный мочевыводящий катетер;
- полное раскрытие шейки;
- письменное согласие роженицы;
- предполагаемая масса плода менее 3600 гр.;
- живой плод;
- наличие развернутой операционной;
- соответствие размеров головы показателям таза.
Созинова Анна Владимировна, акушер-гинеколог
20,081 просмотров всего, 21 просмотров сегодня
Диагностика многоплодной беременности.
- Ультразвуковое исследование. При проведении УЗИ доктор видит в полости матки несколько эмбрионов.
- Несоответствие размеров матки сроку беременности и их дальнейшее быстрое увеличение, зафиксированное на последующих приемах у гинеколога.
- Уровень хорионического гонадотропина человека (ХГЧ) выше при многоплодной беременности. То есть, если концентрация ХГЧ в крови будущей мамы выше нормальной для данного срока беременности, это означает, что она ожидает более одного ребенка.
- Определение двух точек сердцебиения плода.
Очевидно, если женщина вынашивает не одного, а сразу несколько малышей, ее беременность требует повышенного внимания.
Особенности многоплодной беременности.
Объем циркулирующей крови возрастает на 50-60%, повышается потребность в железе и фолиевой кислоте.
Рациональное питание — одно из главных условий благоприятного течения и исхода беременности
Важно соблюдать режим питания и правильно распределять продукты на каждый приём пищи. Мясо, рыбу, крупы необходимо включать в рацион завтрака и обеда
На ужин следует употреблять молочно-растительную пищу. Обильный приём пищи в вечернее время, соленая и острая пища не рекомендуется. Питание будущей мамы должно быть достаточно калорийным.
При многоплодной беременности женщины чаще жалуются на повышенную утомляемость, одышку, изжогу, запоры и расстройства мочеиспускания.
Возрастает количество проводимых ультразвуковых исследований у женщины. Это связано с риском преждевременных родов и невынашивания. Помимо скрининговых исследований, проводят цервикометрию (УЗИ с целью определения длины шейки матки), что позволяет выявить риск невынашивания.
При многоплодной беременности очень распространена истмико-цервикальная недостаточность (ИЦН). Она развивается значительно чаще, чем при одноплодной, особенно при наличии тройни и более, что связано с влиянием механического фактора (повышенное давление в полости матки и ее растяжение). Первая цервикометрия проводится на сроке 16 недель беременности. Профилактика преждевременных родов осуществляется ограничением активного образа жизни.
Пациентки с многоплодной беременностью требуют особого внимания на протяжении всего срока вынашивания малышей. В связи с этим им необходимо чаще посещать акушера-гинеколога чаще, который будет следить за состоянием здоровья женщины и физическим развитием ее будущих детей
Особое внимание следует обращать на функции сердечно-сосудистой системы и почек, а также на выявление ранних симптомов гестоза.
Возможные положения плода
Начиная с 28 недели врач не только прослушивает сердце ребенка, но и прощупывает его положение в матке. Оно бывает трех видов:
- продольное;
- поперечное;
- косое.
Самое правильное и безопасное – это продольное положение плода, в таком случае малыш располагается вертикально, а его головка как раз направлена в сторону малого таза.
В случае поперечного расположения прогноз не столь благоприятный, так как имеется горизонтальное расположение ребенка в матке. Если плод не перевернется к 35 неделям, проводятся искусственные роды путем кесарева сечения.
Положения плода
С 32-33 недели беременности размер плода становится все больше, вращательные движения совершать он уже не может, поэтому устанавливается его постоянное положение. На данном этапе врач может точно сказать положение малыша в матке.
Важным показателем является и предлежание малыша в матке, от которого зависит, способ рождения малыша на свет.
Предлежание бывает:
- Головное – это наиболее безопасный вид. В данном случае головка малыша может появиться затылочной или лобной частью. Лучше всего, если первым появится затылок, однако, если голова запрокинется, то прохождение малыша по родовым путям будет осуществляться лобной частью, а это не совсем безопасно, так как может привести к родовым травмам. Также, малыш может появиться лицевой и теменной областью головы.
Головное предлежание
- Тазовое или ножное, как правило такое предлежание встречается двух типов: чисто тазовое и смешанное. В первом случае, на выходе из утробы расположены ягодицы ребенка, а ножки согнуты или вытянуты вдоль тела. Во втором – вытянуты 2 или 1 нога, при этом ноги могут перекрещиваться друг с другом. Посмотреть, как это выглядит можно на фото ниже.
Тазовое предлежание
Расположение ребенка тазовой частью очень редкое явление в медицинской практике, и свидетельствует о патологии беременности. В результате такого расположения появление на свет малыша самостоятельно невозможно, так как на выходе из матки изначально расположены ягодицы или ножки.
Встречается смешанное тазовое и ножное предлежание, когда в сторону входа в малый таз расположены сразу ягодицы и ножки, они могут быть согнуты в коленях или вытянуты.
Тазовое расположение плода одинаково опасно матери и ее малышу
Развитию тазового предлежания предшествует патология матки, придатков, яичников и т. п.
Наиболее этому подвержены женщины, неоднократно перенесшие выскабливание полости матки. Причинами могут стать и патологии малыша, например, хромосомные нарушения, гидроцефалия, врожденные пороки нервной или опорно-двигательной системы и т. п.
Головное предлежание
Физиологически правильное расположение плода в утробе матери, когда ко входу в малый таз расположена головка. В актом случае проводится естественное родоразрешение (если нет иных противопоказаний).
Существуют следующие виды такого предлежания:
- Затылочное – когда тело ребенка обращено затылочной частью головы к выходу из матки;
- Височное или переднетеменное – расположение плода лицевой частью головы.
Наиболее опасный лобный вид, выход малыша из матки осуществляется лбом вперед, пробивает себе путь лбом, и существует вероятность получения малышом травмы в виде смещения шейных позвоночников. Наиболее безопасным считается затылочное предлежание.
Виды положения плода
Во врачебной практике можно встретить и поперечное положение плода, это серьезная патология, характеризующаяся отсутствием предлежащей кости. Такое положение малыша в матке встречается очень редко, причиной тому может стать многоводие, маловодие, нарушение двигательной активности плода и пр.
Часто такое предлежание встречается у часто рожавших женщин, матка которых не обладает достаточной эластичностью, в результате чего плод не может на ней закрепиться в нормальном положении.









