Ведение родов при тазовом предлежании
Содержание:
- Причины низкой плаценты при беременности
- Можно ли рожать самой?
- Лечение низкой плаценты при беременности
- Признаки изменения позиции
- Подходы к диагностике головного предлежания плода
- Ведение родов при тазовом предлежании
- Причины
- Диагностика тазового предлежания
- Тазовое предлежание плода
- Причины патологического предлежания
- Также в разделе
- Классификация тазовых предлежаний плода
- Виды тазового предлежания плода
- Прогноз
- Лечение: гимнастика, упражнения
- Причины тазового предлежания
- Акушерский переворот
Причины низкой плаценты при беременности
Расположение данного органа определяется тем, где плодное яйцо прикрепится к эндометрию матки. Именно там будет располагаться место формирования плаценты, и повлиять на это на данном этапе развития медицины невозможно. В то же время можно выделить несколько факторов, которые прямо или косвенно способствуют появлению такой аномалии:
- Анатомические аномалии матки. Форма этого органа напрямую влияет на то, куда «приплывет» плодное яйцо. Если у женщины имеются врожденные или приобретенные (например, после операции) нарушения анатомического строения матки, то шансы на низкую плацентацию существенно возрастают. К этой же категории можно отнести истмико-цервикальную недостаточность, заключающуюся в ослаблении мышц маточной шейки, которая не способна выдерживать внутриматочное давление.
- Повреждения эндометрия. Это нарушения строения слизистой оболочки матки, возникшие из-за инфекций, выскабливания при абортах, тяжелых родов, кесарева сечения и т. д. Также частой причиной низкой плацентации является эндометриоз (воспаление эндометрия), доброкачественные и злокачественные опухолевые образования, которые нарушают функционирование этого слоя.
- Плодный фактор. Закрепление оплодотворенного яйца в эндометрии осуществляется из-за ферментов, вырабатываемых эмбриональными оболочками. Иногда эта функция нарушается, и эмбрион опускается из фаллопиевой трубы слишком низко, внедряясь в слизистую в нижней части матки. Такие ситуации особенно часто возникают при гормональных или эндокринных нарушениях у женщины, воспалительных процессов в яичниках, маточных придатках и трубах.
- Повторные роды. Замечено, что с каждой последующей беременностью риск предлежания плаценты возрастает, особенно если предыдущая была осложненной. Вероятно, это связано с повреждением матки или эндометрия, а также с гормональными изменениями, которые происходят у женщин с возрастом.
К другим факторам, способствующим низкому расположению плаценты при беременности, относятся генетическая предрасположенность, избыточный вес, курение, употребление алкоголя и другие вредные привычки. Их наличие у женщины дает основания отнести ее к группе риска даже если патологии еще не выявлено и назначить специальный уход, более тщательные наблюдения за состоянием беременности.
Можно ли рожать самой?
Сразу спешу вас успокоить: на сроке до 32 недель (7 месяц беременности) тазовое предлежание является абсолютно нормальным. Связано это с тем, что плод еще небольшой и в матке достаточно места для его движения. При приближении к родам малыш будет стремиться развернуться и занять положение головой вниз. Кроме того, есть целый ряд мер, которые могут ему в этом помочь.
Также будущих мам часто беспокоит вопрос: можно ли при тазовом предлежании рожать самой. Да, можно! Но окончательное решение принимают врачи. При этом учитывается ряд ключевых факторов:
- Вес малыша на доношенном сроке: верхняя граница, при которой вам разрешат рожать самой — 3,6 кг. Если по данным УЗИ вес плода больше, то естественные роды противопоказаны. Есть и нижняя граница — 2,5 кг. Если вес будет меньше, то рожать тоже не разрешат.
- Наличие/отсутствие противопоказаний. Если, к примеру, у вас есть рубец на матке, то вам назначат кесарево.
- Вариант расположения плода: если малыш лежит в чисто ягодичном предлежании, вы можете родить сама (при условии, что других противопоказаний нет).
Лечение низкой плаценты при беременности
К сожалению, даже при современном уровне развития медицины специального и на 100% эффективного лечения этой патологии не существует. Врачи не располагают средствами, позволяющими целенаправленно поднять плаценту, поэтому чаще всего выжидают, что она мигрирует в нормальное положение самостоятельно. Чаще всего так и происходит, но не всегда – в таких случаях пациентке назначается терапия, направленная на снижение рисков и поддержание жизнеспособности ребенка.
Лекарственная терапия. При низком расположении плаценты женщине на всем протяжении беременности необходимо принимать медикаменты следующих типов:
- спазмолитики — они снижают тонус матки и сокращают вероятность выкидыша (на ранних сроках) и преждевременных родов (на позднем этапе);
- препараты железа – с их помощью компенсируется малокровие, возникающее из-за кровотечений, и кислородное голодание плода;
- антиагреганты и вазодилататоры – препараты этого типа препятствуют образованию тромбов и расслабляют мускулатуру кровеносных сосудов, тем самым улучшая циркуляцию крови в плаценте и пуповине;
- гормональные препараты – используются при недостаточной функции эндокринных желез женщины и дефиците ее собственных половых гормонов (прогестеронов), обеспечивающих нормальное развитие плаценты.
Кесарево сечение. Оно используется только на поздних сроках беременности, когда плод уже достиг определенной стадии развития. Это крайняя мера, направленная на предотвращение обширных кровотечений из-за разрыва плаценты, возникающего во время естественных родов при полном или частичном перекрытии плацентой родового канала. Чаще всего кесарево сечение делают при сочетании этой патологии с поперечным или тазовым предлежанием плода, многоплодной беременностью и другими осложнениями.
Естественные роды при низком расположении плаценты во время беременности возможны, но проводятся при соблюдении следующих условий:
- плод должен иметь небольшие размеры и располагаться в правильной позе (головой к родовому каналу);
- нормальные размеры таза и родовых путей у пациентки, отсутствие анатомических нарушений репродуктивных органов;
- отсутствие кровотечений, свидетельствующих о наличии отслоений плаценты от маточного эндометрия;
- нормальном положении, размере и состоянии шейки матки, играющей большую роль в процессе родов.
В некоторых случаях при естественных родах с плацентарным предлежанием требуется хирургическая помощь. Задача врачей состоит в том. Чтобы максимально облегчить продвижение плода по родовым путям, уменьшить интенсивность кровотечений. Медикаментозной стимуляции родов не проводится ни при какой виде патологии, процесс должен проходить естественным путем, не создавая дополнительную нагрузку на половые органы матери.
Профилактика низкого предлежания плаценты направлена на устранение факторов, способствующих этой патологии:
- отказ от вредных привычек – курения, употребления алкоголя и наркотических веществ;
- исключение или ограничение стрессовых ситуаций на работе и в повседневной жизни;
- ограничение физической (в том числе сексуальной) активности, создающей дополнительную нагрузку на репродуктивную систему.
В целом, уровень современной медицины позволяет своевременно обнаружить плацентарное предлежание на ранних сроках вынашивания и выработать эффективную стратегию для сохранения жизни малыша. Однако, если такой возможности нет или риск для матери слишком велик, врачи рекомендуют искусственное прерывание беременности. Также шансы на успешное рождение здорового ребенка зависят от того, как строго пациентка выполняла предписания врача.
Признаки изменения позиции
Симптомы невозможно распознать самостоятельно. Это состояние может заподозрить врач, который осматривает женщину при явке в женскую консультацию
Обращает внимание на следующие признаки:
- живот при поперечном положении плода выглядит растянутым в стороны;
- при косом расположении живот косо-растянутый;
- матка по форме приближается к шару, вместо овоидного вида;
- пальпаторно не удается определить предлежащую часть.
Головка при пальпации через переднюю стенку живота прощупывается слева или справа от срединной линии живота.

Варианты предлежания плода
Во время записи КТГ датчик будет улавливать сигналы сердцебиения ребенка в нехарактерном месте – ниже пупка беременной.
При многоводии, ожирении у беременной, многоплодной беременности врач руками не всегда может определить, где находится головка и ягодицы ребенка. Гипертонус матки в первом периоде родов также делает пальпацию неинформативной.
Осмотр на кресле не позволяет выявить поперечное предлежание. Если подозревается это осложнение во время начавшихся родов, но при целом плодном пузыре, вагинальный осмотр может быть опасен. Существует высокая вероятность вскрытия амниотической оболочки и излития вод. При поперечном положении это часто происходит стремительно и приводит к выпадению петель пуповины или ручки малыша.
Основным методом диагностики является УЗИ. С его помощью врач с точностью определит расположение головки и ягодиц. Первой позицией считают расположение головки слева от срединной линии, второй позицией – справа. Вид положения определяют по спинке:
- обращена кпереди – передний вид;
- повернута назад – задний вид.
Результаты УЗИ позволяют выбрать тактику ведения беременности и родов.
Патология редко, но выявляется во время родов. Чаще это характерно для женщин, которые не стояли на учете по беременности и не посещали акушер-гинеколога. При влагалищном исследовании во время родов после раскрытия шейки на 4 см врач прощупывает бок малыша, его ребра. Иногда это лопатка, подмышечная впадина или ручка. Если произошло выпадение ручки из половых путей – это подтверждает диагноз и без УЗИ.
Подходы к диагностике головного предлежания плода
Следить за головным предлежанием плода гинекологи начинают с 28-й недели беременности. Общее исследование выполняется с помощью расположения раскрытой правой ладони врача над симфизом. В таком положении нащупывается плотная круглая часть, которая является головкой плода. О головном предлежании говорит ее размещении над входом в малый таз. Головка плода очень подвижна в маточных водах. Поэтому врачи практикуют дополнительный влагалищный осмотр.
С помощью гинекологического УЗИ выясняют позиция плода, его положение, педлежание, членорасположение, вид плода. Уточнив такие детали, под пупком женщины считают сердцебиение малыша.
Очень важно провести точную диагностику предлежания плода, что главным образом влияет на родовой сценарий.
К стандартному правильному варианту родов относят роды при затылочном переднем головном предлежании плода. При таком диагностическом результате роженице не стоит переживать за соответствие родовых путей и размеров, формы головки плода. Такой вид родов самый безопасный, так как подбородок ребенка спрятан во-внутрь тельца ближе к грудной клетке младенца. Благодаря правильному сгибанию головки родовые пути меньше травмируются, так как головка малыша расположена самым малогабаритным образом. К тому же отмечается дополнительный переворот плода, при котором лицо обращается к крестцу матери, а затылок направлен в сторону лонного сочленения.
Все остальные варианты родов отличаются своей сложностью из-за развернутого головного предлежания плода. Малыш затылком разворачивается к крестцу. В таком случае роды значительно затягиваются по времени, что может стать причиной асфиксии плода либо развития слабой вторичной родовой деятельности. В такой ситуации очень требуется внимательность и опыт от акушеров.
Механика прохождения родов при переднем головном предлежании плода сопровождается прохождением головки малыша, следуя за движением большого родничка. От акушеров требуется усидчивость, умение ожидать, но также экстренно реагировать в критических ситуациях, если возникает опасность жизни и здоровья матери или ребенка.
После диагностики лобного головного предлежания плода роды происходят в основном с помощью хирургического вмешательства. Для женщины такие роды очень мучительные. Естественные роды с такими показаниями грозят грозят глубокими разрывами родовых путей и половых органов. В начале родов при лобном головном предлежании гинекологи стараются выполнить дополнительный разворот плода, но если попытка невозможна, то прибегают к кесареву сечению, производится краниотомия.
Диагностическими показателями к нормальному протеканию родов при лицевом головном предлежании выступают широкие размеры таза женщины, небольшие размеры плода, склонность организма к активной родовой деятельности, обращение подбородка малыша вперед
В таком случае особое внимание уделяется динамике родов, состоянию самочувствия роженицы, тщательно измеряется биение сердца плода на основе кардиотокографии, фонокардиографии. Если при лицевом головном предлежании подбородок является доминирующей точкой по направлению движения, то сразу требуется кесарево сечение
В таком случае возникают очень большие угрозы жизни малыша. Если плод рождается мертвым, то незамедлительно выполняется краниотомия.
Ведение родов при тазовом предлежании
Родоразрешение при тазовом предлежании возможно как естественным путём, так и посредством кесарева сечения. Показаниями к проведению кесарева сечения являются:
-
крупный плод;
-
рубец на матке;
-
переношенная беременность;
-
предлежание плаценты.
При удовлетворительном состоянии плода и роженицы роды осуществляются под постоянным врачебным наблюдением. Во время схваток женщине показан строгий постельный режим, при этом осуществляется профилактика преждевременного вскрытия плодного пузыря и постоянный контроль за плодом и сокращениями матки. Так как нахождение роженицы в положении лёжа приводит к слабой родовой деятельности, ей оказывается акушерская помощь для скорейшего родоразрешения, а также вводятся препараты, усиливающие схватки.
Причины
Тазовое предлежание плода на 20 неделе считается нормальным явлением. В это время в матке еще достаточно места и малыш может активно в ней двигаться, постоянно переворачиваясь и меняя свое положение.
Со временем, двигательная активность снижается и примерно к 32-36 неделе, плод принимает окончательное положение, в котором будет находиться до момента появления на свет – обычно, головкой вниз.
Но бывают ситуации, которые мешают ему это сделать. К ним относят:
- Слишком большое или, наоборот, недостаточное количество околоплодных вод в матке;
- Наличие миомы в матке, нарушение маточного тонуса и другие патологии органа;
- Низкое расположении плаценты или другие ее патологии;
- Нарушения в развитии плода (гидроцефалия, анэнцефалия и т. д.) О том, как в норме должен развиваться малыш, читайте в статье Развитие ребенка в утробе матери>>>;
- Развитие многоплодной беременности;
- Проведение кесарева сечения во время предыдущей беременности (читайте статью по теме: Естественные роды после кесарева сечения>>>).
Диагностика тазового предлежания
До третьего планового УЗИ положение плода не имеет большого диагностического значения. До 32-34 недели у малыша ещё достаточно места внутри матки, и он может поменять своё положение. В описании к ультразвуковому исследованию предлежание указывается лишь как факт, но не как диагноз. Но после 34 недели шансы на то, что плод перевернётся, становятся минимальными. Соответственно, тазовое предлежание на этом сроке – это уже диагноз, определяющий тактику наблюдения за беременной.
Изначально тазовое предлежание определяет акушер-гинеколог по расположению головки ребёнка и путём прослушивания сердцебиения малыша. Для подтверждения диагноза проводится ультразвуковое исследование. УЗИ позволяет не только точно определить положение плода и его предполагаемую массу тела, но и выявить патологии развития, установить зрелость плаценты
Особое внимание во время исследования уделяется положению головки малыша и возможному обвитию пуповиной. Если головка разогнута и направлена вверх, назначается кесарево сечение, так как во время естественных родов ребёнок может получить травмы позвоночника
УЗИ с допплером позволяет оценить состояние плода при гипоксии.
Тазовое предлежание плода
Тазовое предлежание встречается в 3-5% случаев и делится на ножное, когда предлежат ножки плода, и ягодичное, когда малыш как бы сидит на корточках, и предлежат его ягодички. Ягодичное предлежание более благоприятно.
Роды в тазовом предлежании считаются патологическими из-за большого количества осложнений у матери и плода, так как первым рождается менее объемный тазовый конец и при выведении головки возникают трудности. При ножном предлежании врач рукой задерживает рождение ребенка до тех пор пока тот не присядет на корточки, чтобы не допустить выпадения ножки, после такого пособия первыми рождаются ягодички.
Тазовое предлежание не является абсолютным показанием для кесарева сечения. Вопрос о методе родоразрешения решается в зависимости от следующих факторов:
— размеров плода (при тазовом предлежании крупным считается плод более 3500г, тогда как при обычных родах – более 4000г);
— размеров таза матери;
— вида тазового предлежания (ножное или яголичное);
— пола плода (для девочки роды в тазовом предлежании сопряжены с меньшим риском, чем для мальчика, так как у мальчика возможно повреждение половых органов);
— возраста женщины;
— течения и исхода предыдущих беременностей и родов.
Для поворота плода после 31 недели рекомендуется следующее упражнение: лечь на правый бок, полежать 10 минут, быстро перевернуться на левый бок, через 10 минут снова на правый, повторять 3-4 раза несколько раз в день перед едой. По 15-20 минут в день нужно стоять в коленно-локтевом положении. Также способствуют повороту плода занятия в бассейне. Если малыш перевернется на головку, рекомендуется носить бандаж, чтобы зафиксировать его правильное положение.
Противопоказаниями для выполнения подобных упражнений являются осложненное течение беременности (гестоз, угроза преждевременных родов), рубец на матке после операции кесарево сечение в прошлом, предлежание плаценты, опухоли матки.
Ранее применялся наружный поворот плода (врач через живот пытался сместить головку плода внизу). Сейчас он не применяется из-за низкой эффективности и большого количества осложнений, таких как преждевременная отслойка плаценты, преждевременные роды, нарушение состояние плода.
Если тазовое предлежание сохраняется, то за 2 недели до родов беременную направляют в стационар, где составляется план родоразрешения.
Причины патологического предлежания
Узлы большого размера могут деформировать полость матки. Если миома подслизистая и разрастается в основном в брюшную полость, она представляет меньший риск, чем подслизистый или интерстициальный узелок. Последние два могут существенно изменить размеры полости матки.
Также следует помнить, что у женщин с небольшими опухолями, которые были стабильными до беременности, может начаться ускоренный рост после зачатия. Это связано с увеличением прогестерона и большего количества рецепторов прогестерона в узлах миомы. Ребенок, пытаясь лечь в удобном положении, заденет выступающий плотный узел и не сможет перевернуться с опущенной головой.
Высокий паритет рождений
Причины поперечного положения плода могут заключаться в многоплодных родах. Заболевание гораздо реже встречается у первородящих матерей, но увеличивается с 4-5 родами. Повышенный риск объясняется снижением тонуса мышц живота, более дряблыми тканями, способными к значительному растяжению.
Врожденные пороки развития матки
В случае седловидной или двурогой матки, а также при наличии в ее полости перегородок риск неправильного позиционирования намного больше. Эта анатомическая особенность формируется внутриутробно, и изменить форму матки невозможно.
Пороки развития плода
Серьезные аномалии, которые приводят к изменению анатомии, уменьшению размера или отсутствию определенных частей плода, могут привести к поперечной ориентации. Это характерно для анэнцефалии (отсутствие головного мозга), гидроцефалии (гидроцефалии).
Размещение подшипника
Расположение плаценты на задней стенке выше 4-5 см внутренней части глотки правильное. Фиксация плаценты ниже, полное предлежание приводит к патологическому позиционированию ребенка. Естественные роды в этом случае невозможны: после вскрытия матки происходит отслойка плаценты, массивное кровотечение и гибель малыша.
При стенозе 1-2 степени и нормальных размерах плода беременность и роды протекают нормально. Но более высокая степень сужения, косой, шершавый таз, наличие экзостозов (разрастаний на костях) не позволят ребенку правильно расположиться. Естественные роды в этом случае физически невозможны.
Подробнее об этой патологии вы можете прочитать в отдельной статье.
Маловодина
В случае недостаточного количества околоплодных вод происходит обратное. Ребенок не может принять правильное положение из-за ограниченного пространства в полости матки.
Много околоплодных вод
Большое количество околоплодных вод растягивает матку, позволяет плоду свободно плавать в ее полости и менять положение. Обструкция вызвана инфекцией, патологией плода, сочетающейся с внутриутробной гипоксией. При этом повышается двигательная активность ребенка, женщина слышит активные движения, что увеличивает вероятность поперечной или косой локализации.
Угроза преждевременных родов
При постоянных или частых нагрузках на матку малыш чувствует давление на стенки матки. Это мешает разместить его в правильном положении. Таким образом, может случиться так, что правильное положение не будет достигнуто вовремя из-за наличия поперечного или косого предлежания.
Гипотрофия плода
Фетоплацентарная недостаточность приводит к хронической гипоксии. Это сказывается на весе малыша: наблюдается задержка роста и набора веса, иногда на несколько недель. Недостаточный вес позволяет ей свободно перемещаться в полости матки и может оставаться в неправильном положении по отношению к своей оси до родов.
Большой плод
Риск увеличивается при наличии сужения таза 1-2 степени. Ребенку не хватает места, чтобы двигаться, и он не может опуститься в малый таз, поэтому принимает неправильное положение.
Многоплодная беременность
В случае близнецов один или оба ребенка могут занять наиболее удобную для них позу, но из-за этого им будет сложно родить естественным путем. Бывает, что первый ребенок располагается правильно, а второй лежит поперек, образуя вокруг себя своего рода пояс. Естественные роды в этом случае невозможны, это приведет к пренебрежению поперечным положением и гибели плода.
Иногда поперечное положение наблюдается при преждевременных родах, которые наступают на 28-29 неделе и до 37 недели. Опухоли придатков над входом в малый таз также являются фактором риска.
Также в разделе
| Инфекции влагалища (виды и лечение) Вагинальные выделения в норме обычно являются белыми и почти не имеют запаха, рН влагалища в норме около 4,0. При микроскопии в вагинальном содержимом… | |
|
Женское бесплодие Женское бесплодие — неспособность женщины репродуктивного возраста к зачатию. Основные причины женского бесплодия: психогенные факторы; нарушение… |
|
| Симфизит При беременности, как известно, в женском организме происходят изменения. Меняется, в том числе, опорно-двигательный аппарат. В тазовых костях осуществляются… | |
| Дисфункциональные маточные кровотечения репродуктивного периода Дисфункциональные маточные кровотечения составляют около 4-5% гинекологических заболеваний репродуктивного периода и остаются наиболее частой патологией… | |
| Доброкачественные заболевания молочной железы (фиброкистоз, фиброаденома) Доброкачественные заболевания молочной железы являются частыми и наблюдаются у 50% женщин, чаще — в молодом возрасте. Решение о выполнении биопсии при… | |
| Гинекологические операции (постоперационная подготовка и послеоперационное ведение) Успех хирургического вмешательства во многом зависит от предоперационной подготовки. Последняя включает обследование больных, клинические, лабораторные,… | |
|
Эндометриоз Эндометриоз — появление ткани, аналогичной эндометрию и подвергающейся циклическим изменениям за пределами слизистой оболочки тела матки. Выделяют… |
|
| Аплазия матки и влагалища Врожденное отсутствие матки и влагалища (синдром Рокитанского-Кюстера-Майера) — редко встречающийся порок развития. Частота аплазии матки и влагалища… | |
| Рак шейки матки Рак шейки матки является злокачественной опухолью, которую можно предупредить, поскольку ему предшествует длительный предраковый процесс. Соответственно… | |
| Миома матки: симптомы, диагностика и лечение Миома матки — доброкачественная гормонозависимая опухоль у женшин репродуктивного возраста (в основном 30-45 лет). Миома матки составляет до 30% гинекологических… |
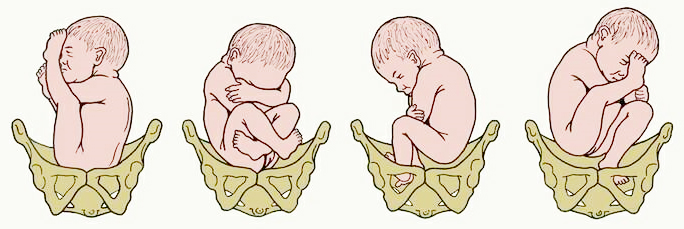
Классификация тазовых предлежаний плода
В зависимости от того, какое именно занял положение малыш, выделяют несколько видов тазового предлежания плода. Под ягодичным вариантом подразумевают такое положение плода, при котором его ножки согнуты в тазобедренных суставах, а колени выпрямлены и прижаты к животу. Довольно часто встречается такая патология у женщин, которые рожают впервые. Частота случаев составляет 50-70%. При ножном положении плода оба бедра или одно разогнуты, а ножка находится как раз у выхода из матки. Встречается у 10-30% случаев преимущественно при вторых и последующих родах. Смешанное предлежание плода, когда согнуты и бедра, и ножки, встречается очень редко — в 5-10% случаев.
Виды тазового предлежания плода
На протяжении беременности ребёнок в утробе матери располагается в амниотической жидкости, поэтому может менять положение. Примерно к 24 неделе он поворачивается головкой вниз, хотя вплоть до 35 недели предлежание считается неустойчивым и может несколько раз поменяться.
Тазовым предлежанием называют продольное расположение плода в матке, при котором ко входу в малый таз обращена не головка, а ножки и ягодицы малыша. При этом головка находится у дна матки, а сам малыш в буквальном смысле сидит. Различают несколько видов тазового предлежания:
-
ягодичное или истинное предлежание, при котором малыш лежит ягодицами вниз, его ноги согнуты в тазобедренных суставах, разогнуты в коленях и расположены параллельно телу;
-
ножное полное предлежание, при котором ребёнок лежит ножками вниз, а во время родов первыми из родовых путей появляются ступни;
-
ножное неполное предлежание, при котором одна ножка ребёнка направлена вниз, а другая согнута в колене и прижата к телу;
-
смешанное предлежание, при котором ягодицы и ножки, согнутые в тазобедренных суставах и коленях, направлены вниз.
В большинстве случаев встречается истинное предлежание, хотя тип самого тазового предлежания во время родов может меняться (например, из ножного полного переходить в неполное).
Прогноз
Перинатальная смертность при Т. п. п. в среднем равна 80 —120 ‰. Интра- и постнатальная смертность при использовании ручного пособия колеблется от 33 до 92 ‰, при извлечении плода — от 200 до 250 ‰, т. е. почти каждый четвертый ребенок погибает.
Детей, рожденных в тазовом предлежании, следует относить к группе высокого риска, т. к. перинатальная смертность (см.) при этой патологии в 3—5 раз выше, чем при родах в затылочном предлежании. Для оказания новорожденным реанимационной помощи желательно присутствие во время родов не только акушера и анестезиолога, но и педиатра (неонатолога)
При совместном осмотре оценивается состояние новорожденного, особое внимание уделяется выявлению признаков внутричерепной травмы, нарушения мозгового кровообращения. В 20— 22,5% случаев у новорожденных имеется дисплазия тазобедренных суставов, в два раза чаще наблюдается нарушение неврол
статуса и задержка моторного развития.
Материнская смертность (см.) при Т. п. п. связана с теми же причинами, что и при головном предлежании (см. Роды).
Лечение: гимнастика, упражнения
Если роды все ближе, а малыш так и не перевернулся, то вам могут назначить лечебную гимнастику. Она включает в себя комплекс упражнений для переворота плода. Выполнять ее можно с 28 недели беременности и только после консультации с вашим врачом-акушером.
Также при диагностировании тазового предлежания, я рекомендую будущим мамам плавание в бассейне. Оно уменьшает силу тяжести, и малышу легче будет перевернуться и занять правильное положение.
Кроме того, при отсутствии противопоказаний, может быть назначен такой способ, как наружный акушерский поворот. Врач искусственно с помощью специальных методов поворачивает малыша внутри живота с попы на голову.
Условия для проведения наружного акушерского поворота:
- срок беременности — 36 недель;
- процедура проводится только в условиях стационара;
- манипуляцию выполняют специалисты;
- поворот ребенка производят только с письменного согласия женщины, после того, как ее предупредят обо всех возможных рисках.
Если будущая мама отказывается от акушерского поворота, то нужно дождаться, когда плод достигнет доношенного срока (40 недель). После этого врач принимает решение о способе родов — естественным путем или через кесарево сечение (учитывается вес малыша, наличие/отсутствие противопоказаний, тип предлежания).
Причины тазового предлежания
Тазовому предлежанию способствуют самые различные факторы:
-
аномальная форма таза (например, его сужение);
-
пороки развития матки;
-
образование миоматозных узлов в нижнем сегменте матки;
-
чрезмерная подвижность плода;
-
избыточное или недостаточное количество околоплодных вод;
-
короткая пуповина;
-
дискоординация родовой деятельности, приводящая к перераспределению тонуса мышечного слоя матки;
-
аномалии развития черепа ребёнка;
-
недоношенность плода.
Для акушеров каждый случай тазового предлежания – настоящая проверка на профессионализм. Ведение беременности и помощь в родах при таком положении плода требует особого внимания, так как процесс сопряжён с повышенным риском осложнений.
Акушерский переворот
Когда у женщины подтверждается продольно головное предлежание плода, нормальные роды проходят при весе ребенка до 3600 г. В остальных случаях применяется кесарево сечение. Преждевременное излитие вод провоцирует начало родовой деятельности.
При многоплодной беременности, если нет признаков осложнения, используют акушерский переворот. Для этого проверяют расположение плода, далее ребенок переворачивается руками, положение становится продольным головным. Этот способ применяют, когда первый малыш родился, а второй расположен поперёк. Акушеры рекомендуют корригирующую гимнастику без использования дополнительных методов
Несмотря на положительные отзывы, важно знать о противопоказаниях
Нельзя проводить зарядку в таких случаях:
- при выделениях и кровотечениях;
- недостатке или избытке жидкости;
- новообразованиях и опухолях;
- повышенном тонусе матки;
- многоплодной беременности;
- патологии плаценты.
Перед назначением изучают историю болезни и карту ведения беременности
Женщине рекомендуют уделить внимание наклонам, подъёмам таза, коленно-локтевой позе. Назначается гимнастика по методу И
Ф. Диканя. Её разрешают начинать с 30 недели. Выполняют простые троекратные повороты с одного бока на другой.
В процессе родовой деятельности, в головном и тазовом предлежании, алгоритм действий акушера стандартный. На седьмом месяце живот ощупывают. Если положение плода продольное, а предлежащая часть с головкой находится в согнутом состоянии, проводят мероприятия, необходимые для нормального протекания процесса родов.
Мама может самостоятельно скорректировать предлежание младенца. Если головка находится сбоку, необходимо чаще лежать на боку, где расположен плод. Как только малыш будет лежать продольно, надевают бандаж. Изделие поможет закрепить предлежание. Снимают бандаж при купании или для того, чтобы переодеться. Часто ребёнок меняет положение в последний момент. На это влияет излитие околоплодных вод, когда становится больше места и плод поворачивается вниз головкой.
Единственным вариантом родоразрешения при неправильном положении – кесарево сечение. Естественный процесс считается опасным, это принесёт вред малышу и осложнения маме. Не стоит рисковать здоровьем, а прислушаться к совету акушера. Необходимость оперативного проведения родов позволит появиться на свет ребенку здоровым и невредимым.









