Повышенный пульс при нормальном давлении: что делать?
Содержание:
- Причины
- Как лечить показатель 105 ударов сердца в минуту
- Высокий пульс: понятие, характеристики
- Что делать, если 99-102 удара сердца в минуту и выше
- Тахикардия (частый, или высокий пульс)
- Признаки и лечение желудочковой тахикардии
- Причины
- Понятие «пульс» и «норма»
- Патологические факторы
- Методы диагностики хронической сердечной недостаточности
- Что такое сердечная недостаточность?
- Что такое синусовая тахикардия?
- Меры первой помощи
- Норма и повышение пульса
- Что можно сделать в домашних условиях?
- Высокий пульс – причины
- Выводы
Причины
Причины патологической тахикардии делятся на сердечные, т.е. связанные с нарушениями функций сердечно-сосудистой системы, и внесердечные — обусловленными заболеваниями других органов и систем организма.
Внесердечные причины:
- гиподинамия,
- высокая температура,
- заболевания эндокринной системы — гиперфункция щитовидной железы, низкий уровень сахара в крови,
- анемия — падение уровня гемоглобина,
- низкое артериальное давление,
- хронический бронхит, бронхиальная астма, пневмония,
- шоковые состояния,
- опухоли надпочечников,
- недостаток веса, строгие диеты,
- интоксикация некоторыми лекарственными препаратами,
- проблемы со стороны нервной системы,
- абдоминальное ожирение,
- апноэ,
- некоторые заболевания внутренних органов.
Сердечные патологии:
- инфаркт миокарда и его осложнения,
- гипертоническая болезнь,
- кардиомиопатия,
- различные врожденные и приобретенные пороки сердца.
Факторы риска развития тахикардии:
- сахарный диабет и заболевания щитовидной железы;
- алкоголизм;
- генетическая предрасположенность;
- повышенное артериальное давление;
- пожилой возраст.
Тахикардия у беременных
Учащение пульса на 20-30 ударов минуту часто появляется у женщин на разных сроках беременности. Это может быть связано с:
- гормональной перестройкой;
- увеличением количества циркулируемой крови;
- давлением увеличенной в размере матки на сердце и сосуды.
При отсутствии в анамнезе болезней сердца такое состояние считается нормой и проходит после родов. Повышенного внимания требуют женщины с избыточным весом, эндокринными и сердечно-сосудистыми заболеваниями, бронхиальной астмой.
Как лечить показатель 105 ударов сердца в минуту

При отсутствии изменений в сердечной мышце и после исключения внесердечных причин тахикардии лечение при показателе 105 ударов сердца в минуту может быть проведено без медикаментов. Рекомендуется:
- прием трав с успокаивающим эффектом – пустырник, шишки хмеля, пион, мелисса (чайная ложка одного из растений на стакан кипятка, принимать по 100 мл за час до ужина и перед сном);
- физиотерапия: электрофорез брома на шейно-воротниковую зону, теплые хвойно-минеральные ванны;
- массаж по расслабляющей методике;
- иглорефлексотерапия;
- дыхательная гимнастика, йога, медитация.
При заболеваниях сердца назначают препараты, замедляющие сердечный ритм: Анаприлин, Атенолол, Верапамил. Могут потребоваться и более сильные антиаритмические средства других групп при сложных формах аритмии: Кордарон, Ритмонорм, Этацизин.
Если выявлена анемия, то нормализовать пульс помогают препараты железа (Сорбифер дурулес), витамины В12, Е и фолиевая кислота. При неврозах показаны успокаивающие средства на растительной основе (Персен, Ново-Пассит) или из группы транквилизаторов (Фенибут, Феназепам).
Высокий пульс: понятие, характеристики
Высокий пульс или как его называют тахикардия – значение сердечного ритма, превышающее 100 ударов в минуту. При этом сердечная мышца испытывает перегрузку, а в работе сердечно-сосудистой системы начинается сбой.
Чтобы понять особенности формирования частоты сердцебиения и причины возникновения отклонений от нормальных показателей, необходимо разобраться в особенностях самого понятия. В медицине пульс характеризуют как довольно «многослойное» понятие, состоящее из множества характеристик:
- Ритмичность сердечных ударов. Подразумевает частоту ударов сердца, ощущаемых на стенке артерии. При возникновении сбоев в работе сердечно-сосудистой системы этот показатель отклоняется от нормы первым.
- Параметр «Наполнение» показывает, насколько он прощупывается на руке. Если данный показатель весьма слаб, можно уверенно говорить о недостаточном объеме крови, выделяемом сердцем при одном сокращении. Также слабое наполнение может свидетельствовать о сердечной недостаточности.
- «Напряжение» характеризует силу сжатия артерии для того, чтобы можно было его прощупать. Чем выше давление крови, тем сильнее будет ощущаться пульс (иногда достаточно лишь прикоснуться к коже кончиками пальцев).
- Высота. Характеристика, которую довольно сложно определить тактильным путем (чаще всего такое под силу лишь специалистам). Под высотой пульса подразумевается степень колебания артериальной стенки во время измерения.
- Частота – показатель, который используется для характеристики пульса чаще остальных. Подразумевает количество сердечных ударов в минуту. Прощупывается обычно на запястье или на других крупных артериях (например, на шее).
Говоря о высоком пульсе, чаще всего подразумевается именно последний показатель.
Что делать, если 99-102 удара сердца в минуту и выше

Если обнаружено, что сердце бьется с ритмом 99-102 удара в минуту и выше при удовлетворительном общем состоянии, то обычно достаточно отдыха и приема любых успокаивающих капель – например, 15 капель настойки валерианы на 50 мл воды. Можно выпить теплый чай с мятой или/и ромашкой и медом. При давящей боли в сердце и слабости, потливости, ощущении перебоев ритма, обморочном состоянии нужен вызов скорой помощи.
Диагностика состояния
Для обнаружения ускоренного пульса достаточно посчитать удары за минуту на лучевой или сонной артерии, это можно сделать самостоятельно. При показателях выше 90 единиц обязательно нужна ЭКГ, так как есть несколько форм тахикардии – синусовая, предсердная постоянная и приступообразная, комбинированная с нарушением проводимости. Подходы к лечению будут отличаться.
Для выяснения причины ускорения пульса может потребоваться:
- анализ крови: общий, на гормоны;
- ЭКГ с нагрузкой или в режиме суточного мониторирования;
- эхокардиография;
- рентгенография грудной клетки.
Женщинам бывает нужен осмотр гинеколога, вне зависимости от половой принадлежности кардиолог может рекомендовать консультацию невропатолога, эндокринолога.
Лечение

Лечение при ускорении пульса до -110 ударов в минуту из-за синусовой тахикардии без заболеваний сердца чаще всего предусматривает немедикаментозные методы:
- дозированная физическая активность;
- водные процедуры – контрастный душ, ванны с хвоей, электросон;
- массаж, рефлексотерапия.
Если электрокардиограмма показала предсердное нарушение ритма, то назначают препараты с антиаритмическим эффектом. Это может быть Конкор, Верапамил, Дигоксин, Престариум. Каждый из них принимается только по врачебной рекомендации, так как имеют разное предназначение. Если причиной становится гипертиреоз, то применяют средства для подавления активности щитовидной железы, при недостаточной эффективности нужна операция.
Для нормализации пульса на фоне анемии нужно в питание включить мясные продукты, используют таблетки с железом, витаминные комплексы с В12 и фолиевой кислотой. При стрессовом перенапряжении, волнении рекомендуются препараты с успокаивающим эффектом: Персен, Ново-Пассит, драже Вечернее, Магне В6.
Тахикардия (частый, или высокий пульс)
Тахикардия может быть вызвана как физиологическими, так и патологическими причинами. Физиологическая тахикардия либо проходит самостоятельно, либо после нормализации питания, образа жизни или устранения негативной ситуации. При этом повышение пульса вызывается объективными причинами и происходит в следующих случаях:
- усиленные тренировки, интенсивный физический труд;
- пребывание на большой высоте над уровнем моря;
- эмоциональные реакции (страх, тревога, беспокойство, восторг и другие);
- пребывание на жаре либо в плохо проветриваемом, душном помещении;
- повышение температуры тела любой этиологии (на каждый повышенный градус сердце реагирует учащением пульса на 10 ударов в минуту);
- потребление больших порций пищи (переедание);
- злоупотребление алкоголем, кофеинсодержащими и энергетическими напитками, курением.
Патологическое повышение пульса вызывается определенным заболеванием и требует тщательного выяснения причин. Чаще всего это связано с патологиями сердца, но бывает и при проблемах других внутренних органов. Стойкое повышение пульса в покое могут вызвать следующие состояния:
- врожденные и приобретенные пороки сердца;
- ревматизм;
- миокардит;
- инфаркт;
- постинфарктный кардиосклероз;
- «легочное» сердце (увеличение объемов правых отделов) при артериальной гипертензии;
- нарушение проводимости в предсердно-желудочковой области или синусовом узле;
- дистрофия миокарда;
- нейроциркуляторная (вегето-сосудистая) дистония;
- тяжелая форма стенокардии;
- гипотония;
- тиреотоксикоз;
- различные виды анемий;
- силикоз, эмфизема легких;
- повышенный выброс гормонов надпочечниками;
- различные виды неврозов;
- психозы с аффективным состоянием;
- интоксикации и отравления.
Признаки и лечение желудочковой тахикардии
Желудочковая разновидность характеризуется сердцебиением до 220 ударов за 60 секунд и работой сердца в опасном режиме, который часто приводит к недостаточности. Она провоцирует желудочковую фибрилляцию, которая угрожает остановкой кровообращения, вплоть до летального исхода.
Такая тахикардия проявляется внезапно, и чаще всего как симптом основного заболевания. Состояние может быть гемодинамическим стабильным или нестабильным. При стабильности сердцебиение учащается, больной ощущает тяжесть, сжатие в области груди, у него кружится голова. При нестабильном состоянии через несколько секунд после возникновения симптома пациент теряет сознание.
Лечение, направленное на уменьшение частоты приступов, включает катетерную абляцию, в особых случаях — имплантацию кардиовертера-дефибриллятора. Он отслеживает сердцебиение и, если нужно, генерирует слабый электроразряд. Медикаментозно выраженных результатов пока добиться нельзя.
Чтобы снять внезапный приступ, больной должен:
- глубоко вздохнуть;
- задержать на некоторое время дыхание;
- затем медленно выдохнуть.
Повторять последовательность нужно не менее пяти минут, контролируя равномерность вдохов и выдохов. Нужно также закрыть глаза, надавить на глазные яблоки и удерживать давление около 10 секунд. Уменьшить пароксизмы помогает умывание холодной водой. При серьезных приступах необходимо обеспечить больному полный покой и незамедлительно вызвать скорую помощь.
Причины
Изменение АД до показателей 130/70 могут вызывать как внутренние, так и внешние факторы.
Внутренние факторы
Провокаторами способны выступать следующие патологические состояния:
- нарушения гормонального фона;
- предрасположенность на генном уровне;
- атеросклероз сосудов (образование атеросклеротических бляшек в сосудистых просветах);
- заболевания сердца;
- гипертония;
- нарушения в работе почек;
- слабый тонус сосудов;
- сахарный диабет любого типа;
- авитаминоз, дефицит микроэлементов.
Необходимо помнить, что показатели АД могут меняться в течение дня. Это нормально. Но если изменение является устойчивым, то нужно получить консультацию доктора. Иногда это является признаком, указывающим на развитие гипертонической болезни.
Нет рекламы 1
Внешние факторы
Причиной повышения систолического показателя до 130 мм. рт. ст. могут выступать также и внешние факторы. При этом у человека могут возникать симптомы повышенного давления, но после стабилизации АД и возвращения к «рабочим» дискомфорт исчезает.
Переутомление – одна из причин повышения АД
К внешним факторам, способным спровоцировать увеличение АД, относятся:
- Переутомление. Как физическое, так и умственное.
- Стрессовые ситуации. Именно стресс чаще всего и провоцирует повышение артериального давления.
- Гиподинамия. Ведение малоподвижного образа жизни негативно сказывается на состоянии всего организма. Нехватка физической нагрузки вполне способна спровоцировать развитие и гипертонии, и гипотонии.
- Соблюдение строгих диет. Большая разница между верхним и нижним показателями АД может возникать у людей, придерживающихся жесткого типа диетического питания.
- Резкое похудение. Организм не успевает адаптироваться к новому для него состоянию, что и может вызывать колебания уровня давления крови.
- Нарушение водного баланса. Обезвоживание или употребление большого объема воды также способно сопровождаться повышением АД.
- Употребление большого количества соли. Продукт способствует задержке жидкости, что может вызывать рост уровня систолического показателя.
- Курение. Никотин способен становиться причиной развития и гипо-, и гипертензии.
- Алкоголь. Злоупотребление спиртосодержащими напитками приводит к колебаниям уровня артериального давления. Повышенные показатели могут сохраняться в течение нескольких дней.
Повышение АД до 130/70 мм. рт. ст. могут вызывать:
- изменения атмосферного давления;
- набор веса;
- повышенные физические нагрузки;
- период обострения хронических патологий;
- стрессовые ситуации, отрицательные эмоции;
- применение лекарственных средств (в качестве побочного эффекта).
Нет рекламы 2
Понятие «пульс» и «норма»
Пульс – последовательное колебание стенок артерий толчкообразного подтипа, ритмичность которых находится в прямо пропорциональной зависимости от уровня частоты кардиосокращений. В здоровом состоянии норма пульсовых сокращений регистрируется в пределах от 60 до 80 ударов за 60 секунд.
Наибольшее влияние на уровень частоты пульса оказывает физическая нагрузка (спортивная, в рабочие моменты), окружающая пациента обстановка (дома, в общественных местах и на работе) и общее психоэмоциональное состояние.
Увеличение либо понижение уровня сокращений сердечной мышцы свидетельствует о наличии определенной аритмии, характеризующейся сбоем активной (стабильной) работы сердца. Типичное явление (учащенный пульс) фиксируется при повышенном уровне артериального давления.
Принято считать, что, нарушения различного патологического характера не обязательно фиксируются только в одном отделе сердца. О тахикардии принято говорить только в том случае, если уровень частоты сокращений сердца превышает общепринятые нормативы и равна 90 ударам в течение минуты и больше.
Количество ударов в минуту в состоянии относительного покоя и при нагрузках, не должно расходиться более чем на 20 единиц. Повышение уровня сверх данной нормы – причина приостанавливать физическую деятельность и на перерывы (отдыхать).
Патологические факторы
Встречаются много чаще. Среди возможных болезней:
Сахарный диабет. Системное эндокринное состояние. Требует пожизненной терапии. На ранних стадиях выявить его трудно, часто имеется латентное течение: пациент годами может ходить с проблемой, обнаруживается она случайно или когда становится слишком поздно для тотальной коррекции
Нужно обратить внимание на следующие проявления: внезапные приступы голода, тремора (дрожание рук), бледности, слабости в ногах, обморочные состояния. Объективно глюкоза повышается не всегда, нужно исследовать сахарную кривую на протяжении суток
Сердце и сосуды страдают «за компанию», диабет бьет по всем органам и системам.
Проблемы с кровообращением в головном мозгу. Результат остеохондроза и компрессии артерий, питающих церебральные структуры. Нарушается нормальная регуляция сердечной деятельности на уровне центральной нервной системы. Терапия проводится под контролем невролога.
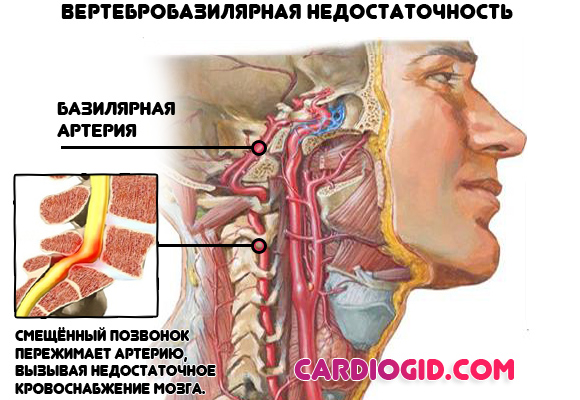
Гипертиреоз. Избыточная выработка гормонов щитовидной железы в результате неправильного питания, природного фактора, развития опухолей. Сопровождается повышением температуры тела, головными болями, одышкой, слабостью, быстрой утомляемостью, невозможностью заснуть, выпучиванием глазных яблок, изменением рельефа шеи (зоб), психическими отклонениями депрессивно-аффективного плана. Лечение под контролем эндокринолога.
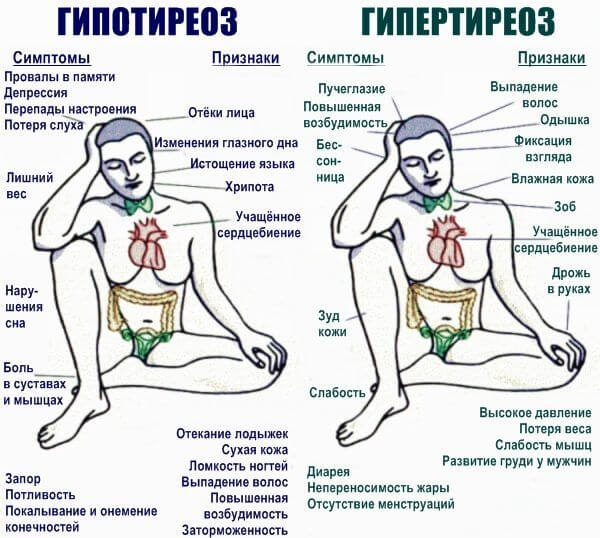
- Гиперкортицизм. Еще одна патология того же профиля. Только повышается концентрация гормонов коры надпочечников, в первую очередь кортизола. Возникает вторичная болезнь Иценко-Кушанга с резким набором веса, неравномерным отложением жира, разрушением позвоночника и всего скелета, психическими проблемами. Часто становится итогом опухоли надпочечников или гипофиза. Лечение под контролем эндокринолога и нейрохирурга.
- Нарушения со стороны самого сердца. В результате раздражения третьей рефлекторной зоны органа происходит ускорение сердечного ритма. Оценка проводится кардиологом. Несмотря на многообразие заболеваний, симптомы у них почти одинаковы: боли в груди, давящего характера, отдают в руки и спину, одышка даже в состоянии покоя, тем более после физической нагрузки, потливость, посинение носогубного треугольника, бледность дермальных покровов, усталость, аритмии (не только по типу тахикардии). Проводится обязательная электрокардиография, по возможности и нагрузочные тесты.
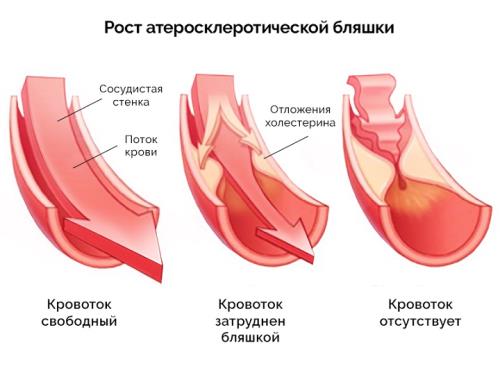
- Болезни сосудов. В первую очередь атеросклероз, с сужением или закупоркой просвета холестериновой бляшкой. Нарастают липидные отложения радиально, по всему диаметру кровоснабжающей структуры, крови труднее преодолевать сопротивления. Потому сердце ускоряется. Это единственный видимый симптом. Другой, менее очевидный — повышение артериального давления.
Паническая атака, аффективные нарушения. Психотерапевтические проблемы.
Пульс 107-112 ударов в минуту — результат гемодинамических, эндокринных патологий. Часто в системе. Потому лечение проводится под контролем группы врачей разных профилей.
Методы диагностики хронической сердечной недостаточности
Центральное место в диагностике ХСН занимают методы инструментальной диагностики: рентгенография органов грудной клетки, ЭКГ и эхокардиография.
Лабораторная диагностика при ХСН, помимо стандартного обследования (общий анализ крови, биохимия крови – оценка липидного профиля), может включать в себя такой показатель, как мозговой натрийуретический пептид, или БНП (brain natriuretic peptide) – пептидный гормон, который вырабатывается клетками сердца в ответ на чрезмерное растяжение. Данный анализ назначается только врачом при необходимости и имеет особенности интерпретации.
При необходимости, для уточнения природы ХСН, может проводится МРТ сердца с контрастированием – для исключения миокардита – или коронарная ангиография (при подозрении ишемической болезни).
Рентгенография органов грудной клетки
Рентгенография органов грудной клетки показывает наличие застойных явлений по малому кругу кровообращения, жидкость в плевральных полостях, что свидетельствует о наличии сердечной недостаточности (именно с этим связано появление одышки при ХСН).
ЭКГ
На ЭКГ часто выявляются блокада левой ножки пучка Гиса или рубцовые изменения миокарда после перенесенного инфаркта миокарда, а также нарушения ритма сердца, которые могут стать причиной сердечной недостаточности.
Эхокардиография
По данным эхокардиографии (УЗИ сердца) можно увидеть размеры камер сердца, зоны гипокинеза, аневризмы, и другие причины, обусловившие появление сердечной недостаточности. Основной показатель, на который ориентируются врачи, – это фракция выброса (величина выражаемая в процентах), именно она отражает возможности сердца и является показателем эффективности его работы.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Что такое сердечная недостаточность?
Сердечная недостаточность — патологическое состояние, обусловленное неспособностью сердца обеспечивать адекватное кровоснабжение органов и тканей при н агрузке, а в более тяжелых случаях и в покое. При сердечной недостаточности сердце не в состоянии эффективно перекачивать кровь, в связи с чем происходит нарушение циркуляции кислорода и питательных веществ в организме, что приводит к застою крови в тканях, появлению отеков на ногах, в тяжелых случаях в брюшной полости (асцит), в легких. Сердечная недостаточность не является самостоятельным заболеванием, рассматривается как осложнение других заболеваний и состояний. В США сердечной недостаточностью страдает около 1% населения (2,5 миллиона человек). Сердечная недостаточность является причиной одной из 20 госпитализаций, приводит к летальному исходу чаще, чем многие виды рака. Заболеваемость сердечной недостаточностью увеличивается с возрастом — 10% населения старше 75 лет в США.
Что такое синусовая тахикардия?
Синусовая тахикардия (СТ) — это нарушение ритма, характеризующееся ускоренным синусовым ритмом с частотой сердечных сокращений (ЧСС) более 85 в минуту у взрослых (у детей этот показатель отличается в зависимости от возраста).
Иногда ее еще ошибочно называют «синусоидальная», «синусоидная». Правильное же название происходит от термина «синусовый узел», он и отвечает как раз за ускорение и замедление пульса. Словосочетание «синусовая тахиаритмия» — это просто объединение синусовой тахикардии и синусовой аритмии для краткости.
Общее понятие и код по МКБ 10
По Международной классификации болезней 10-го пересмотра (МКБ 10) синусовая тахикардия классифицируется как наджелудочковая тахикардия (узловая) и имеет общий код I47.1. Его можно увидеть на справках от врача.
Медики классифицируют патологию на несколько видов:
— Физиологическая синусовая тахикардия возникает под влиянием стресса или физической нагрузки. После прекращения действия этих факторов на человека пульс возвращается к норме, нарушения кровотока в организме не происходит.
— Патологическая синусовая тахикардия сопровождается изменениями гемодинамики и нарушениями работы сердца, вплоть до развития кардиомиопатии и инфаркта миокарда.
Умеренная
Умеренная синусовая тахикардия определяется в диапазоне значений ЧСС от 90 до 135 ударов в минуту. Чаще всего она относится к физиологическому варианту и лечения не требует, особенно, если не сопровождается выраженной симптоматикой.
Выраженная
Выраженная синусовая тахикардия характеризуется частотой пульса выше 135 ударов в минуту и может сопровождаться слабостью, головокружением, потерей сознания. Тут уже надо обязательно показаться врачу для дальнейшего обследования, т.к. не исключено наличие какой-то патологии сердца, нервной или эндокринной систем.
Меры первой помощи
До приезда врачебной бригады больного нужно удобно усадить, открыть окна для доступа кислорода и расслабить одежду. Можно дать успокоительного типа Корвалола, чтобы купировать приступ тревоги. Самостоятельный прием каких-либо таблеток не рекомендуется, чтобы не усугубить состояние и не спровоцировать побочных эффектов. После того как первая помощь оказана и пациент прошел обследование у врача, оценивается необходимость в применении медикаментозных средств.
Если у человека зафиксировано давление 120–130 на 100, при этом он ощущает слабость, тошноту, жалуется на одышку и сильные головные боли, следует немедленно вызвать доктора
На начальных стадиях изолированной диастолической гипертензии, когда нет признаков серьезных болезней в организме, можно обойтись следующими способами терапии:
- Диета с ограничением соленой, копченой и острой пищи. Предпочтение нужно отдать натуральным продуктам, нежирному мясу, рыбе, овощам и фруктам. Следует отказаться от кофеиносодержащих напитков, быстрых углеводов, пищи с большим содержанием животных жиров.
- Умеренные физические нагрузки. Снять признаки гипертензии помогут утренние пробежки трусцой, йога, плавание, ходьба пешком. Даже ежевечерние прогулки по свежему воздуху способствуют стабилизации давления.
- Ограничение стрессов. Нужно постараться устранить все факторы, вызывающие регулярный выброс адреналина в кровь и повышение показателей тонометра. Если проблема кроется в психосоматике (когда психологические проблемы находят выражение в физиологических заболеваниях), стоит посетить психолога.
- Отказ от вредных привычек. Пристрастие к курению и алкогольным напиткам, доказано учеными, влияют на показатели давления и способствуют деструктивным изменениям в работе сердца и сосудов.
- Контроль массы тела. Перенапряжение капилляров и сердечной мышцы зачастую провоцируется лишними килограммами. Врачи не устают повторять, что каждому гипертонику для стабилизации давления следует похудеть, соблюдая диету и обеспечивая организму регулярные физические нагрузки.
Также для восстановления нормальных показателей АД следует высыпаться, избегать умственного и физического истощения. Ночной отдых должен составлять не менее 7 часов подряд. При симптомах диастолической гипертензии пациент должен регулярно проводить измерения при помощи тонометра. Повышение нижнего давления без видимых причин – повод пройти обследование у кардиолога, выявить причины недуга и начать подходящую терапию.
Пока есть возможность обойтись без применения лекарств, человеку показано изменить образ жизни, отказаться от вредных привычек, сесть на диету и держать под контролем вес. Если регулярно повышается диастолический показатель, со временем это может привести к хронической гипертонии, когда появляется необходимость в пожизненном приеме гипотензивных средств, а также растет риск опасных осложнений.
Норма и повышение пульса
Нормальный пульс – 60-80 ударов в минуту. У пожилых он насчитывает около 60 ударов, у молодых – сердце бьется чаще. В некоторых случаях нормальным считается пульс чаще 100 ударов. Завышенный пульс бывает при врожденных физиологических особенностях организма.
Также отличаются показатели у детей: 140 ударов у новорожденных, а у детей младшего возраста он составляет не менее 100 ударов. Учащенное сердцебиение может быть у подростков, когда происходит перестройка организма.

Показатели нормального сердцебиения
Тахикардия может продолжаться от 15 минут до нескольких дней. Если причиной стало переутомление (психическое или физическое), некоторые другие факторы, то после их устранения работа сердца стабилизируется. В этом случае опасности для развития сердечных патологий нет.
Однако пульс 130 ударов в минуту при продолжительном течении указывает на наличие серьезных проблем с сердцем. В тяжелых ситуациях он является предвестником инфаркта миокарда. Поэтому при повышении активности сердца желательно посетить кардиолога и оценить все риски, связанные с патологическим состоянием.
Что можно сделать в домашних условиях?
Довольно мало. Такой уровень тахикардии трудно поддается самостоятельной коррекции, но попробовать стоит. Главное строго следовать рекомендациям и не пропускать шагов:
- Принять 1 таблетку Каревдилола или, лучше, Анаприлина. Они должны стабилизировать состояние в течение 10-15 минут.
- Закрепить результат, выпив препараты растительного происхождения (пустырник или валериану), фенобарбитала (Корвалол, Валокордин).
- Заменить седативные средства можно народными рецептами: 1 столовая ложка смеси лимона с медом или же 1 стакан чая со зверобоем, ромашкой, перечной мятой и теми же пустырником и валерианой.
Спустя 30 минут все должно вернуться в норму. Если этого не произошло, стоит попробовать сбить частоту сердечных сокращений с помощью дыхательного упражнения. Вдох, 5 секунд, столько же выдох. И так в течение 10 минут.
Все это время нужно лежать, меньше двигаться. Ослабить тугую одежду, сдавливающую шею, снять украшения.
В отсутствии эффекта, либо если пульс начинает скакать — вызывать скорую медицинскую помощь для решения вопроса на месте или в стационаре.
Внимание:
Сердцебиение 110 ударов в минуту требует медикаментозной коррекции в больнице при длительности явления свыше 30 мин. или наличии сопутствующих проявлений.
Высокий пульс – причины
Хотя учащенное сердцебиение у здоровых людей является положительным явлением, обеспечивающим условия для усиленной работы организма, не всегда данное состояние может быть физиологическим. Высокий пульс иногда вызывают патологические причины:
- сердце качает слишком малое количество крови, недостаточное для удовлетворения потребностей клеток организма,
- увеличенная потребность тканей в кислороде или питательных веществах (например, при высокой температуре),
- низкое качество крови и малая концентрация содержащихся в нем ценных продуктов, таких как кислород и гемоглобин,
- отравление веществами, снижающее качество крови (окись углерода, этиленгликоль, метанол) или увеличение потребности тканей (амфетамин, кокаин, некоторые антидепрессанты, нейролептики),
- в результате кровотечения и кровопотери,
- избыток эндогенных катехоламинов, то есть гормонов надпочечников, отвечающих за стимулирование нервной системы.
Конечно, причин повышенного пульса может быть много и не всегда данное состояние должно быть связано с патологией. У здорового человека учащается пульс в спокойном состоянии после употребления чашки крепкого кофе или, при сильном стимулировании симпатической нервной системы, а проще говоря – в состоянии стресса или при сильном возбуждении.
В таких случаях после прекращения действия фактора, вызывающего повышенную частоту работы сердца, пульс снова становится правильным.
У женщин во время беременности высокий пульс имеет физиологический характер.
Выводы
Синусовая тахикардия — более распространенный (> 100 ударов в минуту) ритм, исходящий из синусового узла. Наиболее частой причиной этой тахикардии является физиологическая реакция на упражнения или другую ситуацию, которая активирует симпатическую нервную систему и увеличивает секрецию катехоламинов (лихорадка, боль, гиповолемия, беспокойство и т. д.).
POTS диагностируется при значительном увеличении частоты сердечных сокращений, когда пациент встает при отсутствии признаков ортостатической гипотензии. Расстройство чаще встречается у женщин и обычно проходит само по себе.
Патологическая синусовая тахикардия также чаще встречается у женщин. Для нее характерно продолжительное, необычно частое сердцебиение, доставляющее дискомфорт. Для лечения используются бета-адреноблокаторы и ивабрадин. Для лечения лекарственно-устойчивой патологической тахикардии может быть назначена катетерная модификация синусового узла.









