Узи беременности в киеве
Содержание:
- В каких случаях УЗИ при беременности проводится внепланово
- Необязательные ранние обследования
- Интерпретация результатов
- Получение направления
- Когда в период беременности стоит делать УЗИ:
- Что такое скрининг и для чего он нужен?
- Как подготовиться к проведению УЗИ
- Как проходит реабилитация
- Как проходит процедура?
- Что такое ультразвуковая кавитация?
- Диагностическая оценка эмбриона и плодного яйца
- Влияние УЗИ на плод.
- Подготовка к исследованию
- Виды УЗИ при беременности
- Как подготовиться. Когда делают
- Как проходит процедура УЗИ
- Во сколько недель делают первое УЗИ при беременности
- Что еще нужно помнить?
- Может ли навредить УЗИ
- Пренатальные лаборатории
- Преимущества диагностики
В каких случаях УЗИ при беременности проводится внепланово
В некоторых случаях врач может назначить УЗИ раньше рекомендованного срока. Как правило, такая необходимость вызвана следующими обстоятельствами:
- у женщины осложненный анамнез (хронические гинекологические заболевания, аномалии строения или расположения половых органов, хирургические операции, проведенные на органах репродуктивной системы);
- у женщины наблюдается несоответствие даты последней менструации с размерами матки;
- у врача есть объективные причины предполагать ранние осложнения беременности или многоплодную беременность.
Во всех случаях внеплановое УЗИ проводится с целью детализировать клиническую картину и исключить осложнения. А если они выявлены, своевременно принять меры, которые могут помочь обеспечить правильное развитие плода и сохранение беременности.
(3
оценок; рейтинг статьи 3.0)
Необязательные ранние обследования
В некоторых случаях назначаются более ранние ультразвуковые обследования во время беременности. Когда, сколько раз и для каких целей их назначают?
- 3-5 недель. Исследование на этом сроке позволяет подтвердить факт беременности и исключить внематочную. На мониторе можно увидеть лишь плодное яйцо и его размеры. Ультразвук в 3-5 недель очень часто назначают совместно со сдачей крови на ХГЧ (хорионический гонадотропин человека), особенно тем женщинам, которые забеременели при помощи ЭКО.
- 6-8 недель. Здесь необходимость процедуры обследования обусловлена некоторыми опасениями врача. Женщин, в анамнезе которых один или более раз случалась замершая беременность, направляют на такое раннее УЗИ. Именно на этом сроке при помощи эхографии можно услышать сердцебиение ребенка. Также врач осматривает тех беременных, у которых открылось кровотечение, имеются боли или маточные сокращения. На этом сроке можно увидеть многоплодную беременность, определить КТР (копчико-теменной размер) плода, а значит, с определенной точностью выявить дату предстоящих родов. Метод подтвердит или исключит гипертонус матки.
При наличии проблем, выявленных на дополнительных обследованиях, женщинам назначают УЗИ столько раз, сколько это потребуется, вплоть до ежедневных. Не стоит пренебрегать рекомендациями и назначениями доктора в дополнительных осмотрах, но и не нужно злоупотреблять походами к УЗИ-специалисту во время беременности без особой надобности. Многие врачи ставят под сомнение пункт безопасности в преимуществах молодой науки эхографии.

Интерпретация результатов
УЗИ в первом триместре помогает выявить такие грубые хромосомные аномалии, как синдром Дауна, Эдвардса и другие.
УЗИ 1 триместра проводится для оценки следующих показателей:
- длина зародыша или копчико-теменной размер (КТР);
- размеры головки (бипариетальный диаметр, окружность, длина ото лба и до затылка);
- симметрия полушарий мозга;
- наличие/отсутствие ряда структур мозга, обязательных для данного срока беременности.
Кроме того, оценивают и другие кости и органы:
- длинные трубчатые кости;
- плечевые, бедренные, кости предплечий и голеней и их длина;
- локализация желудка и сердца:
- сердечные размеры и выходящих сосудов;
- размеры живота.
Получение направления
Сроки, когда идти на первое УЗИ, определяет врач исходя из клинической картины беременности. Без получения направления пройти процедуру можно, но она будет бессмысленной по нескольким причинам.
Во-первых, обычная плановая процедура проводится поверхностно и не особенно тщательно. Во-вторых, выявление отклонений или аномалий в этом случае маловероятно.
Полученное направление должно содержать рекомендации от врача по области исследования, нахождению тех или иных подозреваемых дефектов. В этом случае диагностика будет проводиться именно с целью оценить и подтвердить либо опровергнуть подозрения врача.
Какого-либо вредного воздействия на состояние плода не обнаружено, но рекомендуется избегать лишних исследований на ранних сроках и не проводить их без необходимости, так как индивидуальная реакция организма может быть непредсказуемой.
Когда в период беременности стоит делать УЗИ:
- первый скрининг;
- второй скрининг;
- третий скрининг;
- по показаниям доктора в любые сроки.
Обязательно необходимо пройти 2 скрининга: первый скрининг предстоит сделать на 11-14 неделе беременности, второй – 17-20 неделях
Это крайне важно, так как в этот период беременности можно обнаружить серьезные отклонения в развитии плода. Остальные УЗИ беременности по неделям проводятся по назначению врача в зависимости от течения беременности.
Обычно будущие мамочки ждут с трепетом УЗИ беременности по неделям, так как можно посмотреть на малыша. Тем более современные оборудования дают очень качественное изображение.
Что такое скрининг и для чего он нужен?
Понятие скрининг в медицине (англ. screening — просеивание) подразумевает массовое обследование населения для выявления патологии или высокого риска ее развития. Скрининговое УЗИ плода проводят для ранней диагностики предрасположенности к какому-либо заболеванию или для выявления какой-либо патологии. Качество в большой мере зависит от профессионализма специалиста и качества УЗ сканера.
Итак, в сроке 11-13 (+6 дней) недель беременности обязательно проведение первого скрининга, который включает два этапа: ультразвуковой и биохимический скрининг.
Цели скрининга в первом триместре беременности: выявить плод с высоким риском хромосомных аномалий (ХА) и плодов с грубыми врожденными пороками развития. При наличии высокого риска ХА по результатам скрининга первого триместра необходимо провести более подробное специальное расширенное обследование (консультация генетиком, инвазивная/неинвазивная пренатальная генетическая диагностика).
Объем скрининга в первом триместре беременности: фетометрия (измерение эмбриона), оценка анатомии эмбриона и экстраэмбриональных структур (хорион, пуповина, желточный мешок, околоплодные воды и др.), оценка матки и придатков.
Следующий срок для проведения скринингового УЗИ – 18-21 неделя беременности.
Цели скрининга во втором триместре беременности: выявить осложнения беременности (например: истмико-цервикальная недостаточность (ИЦН) и др.), особенно у пациенток группы высокого риска по развитию осложнений беременности, исключить наличие врожденных аномалий развития у плода. Главная задача — исключить большую часть пороков развития плода и маркеры серьезных хромосомных аномалий.
Объем скрининга во втором триместре беременности: фетометрия, оценка анатомии плода, экстраэмбриональных структур, матки и придатков.
!Допплерометрия выполняется только при наличии показаний!
Третье скрининговое УЗИ проводят в 30-34 недели беременности.
Цели скрининга в третьем триместре беременности: оценить функцию плаценты и динамику роста плода.
Объем скрининга в третьем триместре беременности: фетометрия, оценка анатомии плода, экстраэмбриональных структур, матки и придатков, допплерометрия (оценка кровотока в артериях пуповины и матки).
!ВАЖНО ПОМНИТЬ !
Необходимую частоту проведения УЗИ во время беременности определяет врач в индивидуальном порядке, опираясь на степень риска развития осложнений беременности (которая может изменяться во время беременности) и жалобы беременной.
Польза от исследования всегда должна превышать степень риска от него.
При наличии определенных заболеваний матери необходимо проводить УЗИ более часто (инсулинопотребный сахарный диабет, хроническая артериальная гипертензия, высокий риск реализации тромботических осложнений и многие другие состояния и болезни матери).
В ряде случаев для выработки плана родов необходимо проведение дополнительного УЗИ в родильном доме.
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.

Как подготовиться к проведению УЗИ
В зависимости от того, какое первое УЗИ делают при беременности – трансабдоминальное (через переднюю брюшную стенку) или трансвагинальное (с помощью вагинального датчика), требования к подготовке немного меняются
При трансабдоминальном УЗИ важно, чтобы мочевой пузырь был как можно больше наполнен. Для этого женщине рекомендуется за 30–40 минут до запланированного УЗИ выпить 500–600 мл жидкости и воздерживаться от посещения туалета вплоть до завершения обследования
Перед трансвагинальным УЗИ специальной подготовки не требуется.
«Применение трансвагинальной эхографии (ТВЭ) способствует обнаружению акустических признаков беременности в более ранние сроки; обеспечивает возможность ранней диагностики осложнений беременности уже в I триместре и, следовательно, своевременной их коррекции; позволяет в более ранние сроки и с большей точностью изучить эмбриологию, оценить развитие органов и систем плода, а также обнаружить пороки их развития».
Как проходит реабилитация
Чтобы ультразвуковая низкочастотная кавитация произвела максимальный эффект, специалисты дают следующие рекомендации для предупреждения побочных явлений и улучшения результата:
- не кушать в течение 2 часов после процедуры;
- исключить алкогольные и кофеинсодержащие напитки;
- выпивать 2-3 л чистой воды в день процедуры и на следующие сутки после нее (в остальное время пить не менее 1,5 л воды);
- следовать диете, с низким содержанием жиров и углеводов;
- воздержаться от горячих водных процедур, бань, саун, пляжа, солярия и салонных косметических манипуляций (рекомендуются теплые ванны и душ).
Придерживаться данных пунктов следует во время всего курса и в период реабилитации.
Как проходит процедура?
В зависимости от того, какое УЗИ делают на ранних сроках беременности (то есть трансвагинально или трансабдоминально), различается процесс проведения процедуры:
- При выборе врачом трансвагинального метода женщине необходимо лечь на спину на кушетку. Затем в полость влагалища будет введён ультразвуковой датчик, защищённый специальным презервативом. Данная процедура не вызовет у женщины болевых ощущений, хотя некоторый дискомфорт, возможно, будет.
- При исследовании беременности с помощью трансабдоминального метода женщина ложится на спину на кушетку, а на её живот наносится специальный гель. Далее врач начинает водить датчиком по животу женщины (гель облегчает эти движения), стараясь подробнее рассмотреть структуру эмбриона, его строение, зачатки внутренних органов ребёнка и так далее.
Что такое ультразвуковая кавитация?
Адипоциты (основные клетки жировой ткани) отличаются высокой восприимчивостью к разрушающему действию ультразвука низкой частоты. Эндотелий сосудов, мышечная ткань и кожа практически «не реагируют» на действие данных волн.
Для косметологических процедур оптимальной частотой считается интервал от 37 до 42 кГц, при давлении в 0,6 кПа.
Суть метода состоит в том, что ультразвуковая волна низкой частоты воздействует на жировую клетку и внутри нее возникает кавитация (полости, пузырьки). Пузыри увеличиваются в объеме, приводя к разрыву клеточной оболочки. Легче всего лопаются крупные адипоциты. Их содержимое в основном попадает в лимфатическую систему (порядка 90%). Остальные продукты распада разносятся по организму с током крови, главным образом трансформируясь в печени.
Диагностическая оценка эмбриона и плодного яйца
Чтобы диагностировать нормальное развитие плодного яйца и эмбриона при наступлении беременности, специалисты используют 2 основных показателя, которые характеризуют данные структуры:
- копчиково-теменные размеры;
- плодное яйцо в разрезе внутреннего среднего диаметра.
В программном обеспечении аппаратов, предназначенных для проведения ультразвукового исследования беременностей, существуют встроенные параметры относительной нормы тех или иных показателей, в том числе и среднего внутреннего диаметра плодного яйца.
Копчиково-теменные размеры определяют длину визуализированного эмбриона от головы до уровня копчика. Этот размер становится доступным для визуализации раньше других параметров зарождающегося тела младенца. Именно по данным показателям легко уточнить сроки зачатия с погрешностью всего в 3 дня.
Важно помнить, что при визуализации плодного яйца с размерами, достигающими 14 миллиметров, и отсутствием визуализации эмбриона, специалисты говорят об остановке развития беременности
При наличии эмбриона врачи обращают особое внимание на его двигательную активность и сердцебиение. По данным показателям оценивается жизнеспособность плода
При трансвагинальном ультразвуке сердцебиение заметно уже на шестой неделе. При его нормальных показателях отмечается высокоточная ритмичность в сокращениях, а показатели частоты могут варьироваться, в зависимости от срока беременности:
- до восьмой недели их должно быть около 130-140;
- до десятой недели нормой будет показатель 190 ударов за минуту;
- после десятой недели и вплоть до родов сердцебиение должно составлять 140-160 ударов в минуту.
Именно показатель частоты сокращений сердца демонстрирует специалистам наличие либо отсутствие проблем с вынашиванием плода, поэтому данный параметр всегда подлежит обязательной регистрации. При резких превышениях либо понижениях ритма сердца эмбриона женщину относят к группе риска по срыву беременности. При этом, если длина эмбриона визуализируется в районе 8 миллиметров, а сердцебиение определить не удается, повторное УЗИ проводят спустя 7 дней и уже после этого принимают решение о постановке диагноза «неразвивающаяся беременность».
По показателю двигательной активности эмбриона, которая возникает и визуализируется на 7-9 неделях развития беременности, врачи не делают особых выводов о жизнеспособности эмбриона, поскольку наравне с хаотичными движениями всего тела, а позднее – и с его четкими сгибаниями-разгибаниями, существуют непрогнозируемые и длительные периоды покоя и отдыха. Вот почему на ультразвуке эмбрионы часто совершенно неподвижны, но при этом аномалий в развитии беременности специалисты не находят.
На сроке в 12 недель четко видны многочисленные возможные патологические аномалии строения, которые в дальнейшем не будут совместимы с жизнью ребенка. К таким аномалиям можно отнести отсутствие головного мозга, аномалии в развитии скелета, грыжу спинного мозга и прочее.
На ультразвуке важно оценить воротниковое пространство, поскольку по показателю его толщины можно делать выводы о наличие хромосомных заболеваний у плода. Превышение установленного значения на величину в 3 миллиметра является нормой, а при большем показателе делается вывод о вероятности хромосомной патологии в 80% случаев
Современное ультразвуковое оборудование позволяет специалистам с высокой точностью диагностировать все аномалии развития плода уже на сроке 12 недель, что позволяет будущим родителям самостоятельно принимать решение о сохранении беременности либо ее прерывании по медицинским показаниям.
Влияние УЗИ на плод.
До настоящего времени ведутся исследования, которые позволят определить характер взаимодействия ребенка и ультразвука.
Тератогенный (вредный для беременности) эффект отсутствует. Из негативных влияний ультразвукового исследования на плод исключены воздействия на:
- процессы деления клеток;
- расхождение хромосом;
- закладку органов;
- развитие головного мозга.
Наиболее уязвимым считается эмбрион на ранних неделях беременности, когда происходит закладка всех органов и систем организма. Частое УЗИ может проводиться по показаниям для исключения патологии или контроля за проводимым лечением.
Подготовка к исследованию
Способы подготовки к обследованию зависят от выбранного метода диагностики. В случае назначения первого УЗИ через брюшную стенку, за два часа до проведения процедуре женщине необходимо выпить около литра воды без газа (либо иное количество, рекомендованное врачом). Освободиться от содержимого мочевого пузыря можно будет после окончания исследования.
При назначении трансвагинального анализа с помощью специального влагалищного датчика возможно потребуется приобрести и принести с собой специальный презерватив и пеленку (эту информацию необходимо уточнить у администрации клиники или женской консультации). Наполнять перед процедурой мочевой пузырь при таком способе обследования не требуется. Выбор метода проведения УЗИ-диагностики зависит от сроков беременности и показаний к его проведению, определяется врачом.
Виды УЗИ при беременности
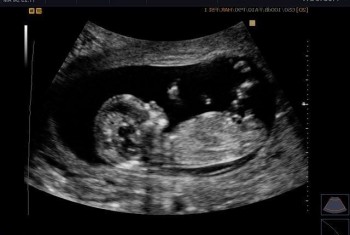
Для установления беременности, УЗИ может быть проведено с помощью вагинального датчика (врач вводит датчик во влагалище). Это позволяет с большей чёткостью оценить наличие плодного яйца и изменений в организме женщины, связанных с беременностью. Когда можно делать УЗИ такого вида при беременности? Это можно проводить уже на 3-ей неделе после зачатия.
В основном же, проводят абдоминальное УЗИ (врач водит датчиком УЗИ-аппарата по животу).
Самым распространённым видом этого исследования является стандартное УЗИ, но, при желании, для более детального рассмотрения плода и окружающего пространства, можно сделать:
- стандартное 2-D УЗИ. Это исследование в двух измерениях. Проводится на любом сроке беременности и даёт основную информацию о состоянии плода и прилегающих тканей. Длительность обследования – 15-20 минут.
- 3-D УЗИ – на экране УЗИ-аппарата врач видит трёхмерную цветную картинку. Она позволяет рассмотреть высококачественное изображение ребёнка. Можно рассмотреть лицо, половую принадлежность и т.д. Длится такое исследование коло часа.
- 4-D УЗИ – почти то же, что и 3-D, но изображение выдаётся на экран в режиме реального времени. Это позволяет рассмотреть фактическое состояние ребёнка и увидеть движения плода в процессе сканирования, а также записать изображение на носитель. В итоге родители получают не фотографию малыша, а видеозапись с ним.
Вредно ли делать УЗИ во время беременности?
У женщин часто возникает вопрос: УЗИ при беременности – это вредно или нет? Процедура УЗИ абсолютно безопасна как для матери, так и для плода. Сам метод основывается на ультразвуковых колебаниях высокой частоты, которые не несут никакой опасности.
Как часто можно делать УЗИ при беременности?
В плановом порядке проводится 4 УЗИ-обследования. Если же у женщины появляются жалобы на здоровье, или у врача есть подозрения на патологию плода или организма матери, которые могут привести к осложнениям, то УЗИ может проводиться неограниченное количество раз для качественного контроля в динамике и своевременной постановки диагноза и выработки стратегии лечения.
Как подготовиться. Когда делают
Ультразвуковые исследования в современной медицине самый доступный и популярный метод обследования. Такие исследования достаточно безвредны и информативны. Для контроля за беременностью на ранних сроках используют два вида УЗИ: трансабдоминальное, когда волны проходят через брюшную стенку, и трансвагинальное – датчик вводится во влагалище.
Трансвагинальное УЗД не требует особой подготовки и отличается высокой информативностью. Для проведения УЗД через переднюю стенку живота необходимо так называемое «акустическое окно». Для этого нужно наполнить мочевой пузырь жидкостью перед диагностикой.
Первое УЗИ при беременности назначают в зависимости от показаний. Некоторые женщины стремятся сделать его как можно раньше, чтобы убедиться, что все в порядке и беременность развивается. Однако, несмотря на безопасность процедуры, проводить ее без рекомендации врача не следует.
При нормальном течение беременности, первое УЗИ проводят на сроке 11-13 недель. Оно, как правило, входит в первый скрининг.
Если есть подозрение на внематочную беременность, замерший плод, у женщины до беременности были гинекологические проблемы, то исследование ультразвуком могут назначить и раньше.
Как проходит процедура УЗИ
В кабинет врача-сонолога будущая мать попадает чаще всего по предварительной записи.
УЗИ-диагностика может проводиться в поликлинике, к которой относится женская консультация, или в специализированном диагностическом центре с современным оборудованием (например, при наличии особых показаний).
Сколько времени занимает
Обычно процедура исследования занимает до получаса. Продолжительность процесса зависит не только от качества аппаратуры, но и от опыта врача-диагноста. Иногда информацию под диктовку записывает его ассистент.
Как проводят
Первое УЗИ, как правило, выполняется трансвагинальным путём. Специалист вводит аппарат с надетым на него презервативом во влагалище. Такой метод, разумеется, может доставить неприятные переживания стеснительным женщинам, однако следует помнить, что здоровье ребенка – приоритет. Обычный способ исследования (абдоминальный), когда аппаратом водят по животу беременной, в первом триместре менее эффективен. Сигналы от небольшого по размерам плода «глушатся» слоями матки и мышц.
Что смотрят
В ходе УЗИ врач записывает показатели, свидетельствующие о состоянии эмбриона и условиях его развития. Уточняется число зародышей, наличие плаценты и желточного мешка, замеряются размеры матки и ее придатков. Фиксируется размер плода от макушки до копчика, диаметр живота.
Измеряются кости рук и ног, устанавливается их симметричность. Среди внутренних органов в первую очередь исследуются сердце, желудок и головной мозг – их месторасположение и размеры. Ключевые показатели, являющиеся маркерами трисомий (случаев превышения числа хромосом) и других патологий:
- размер воротниковой зоны;
- развитие нервной трубки, ее закрытие;
- визуализация носовой кости.
В обязательном порядке врач сообщает в заключении об всех выявленных отклонениях, например, о кровяных сгустках или отслоении оболочек. Некоторые из них не фатальны и поддаются корректировке при своевременном информировании медиков.
Некоторые дополнительные сведения, например, данные о сглаженности контуров лица, свидетельствующие о синдроме Дауна, не могут быть получены на устаревшей аппаратуре.
Расшифровка
Расшифровкой результатов УЗИ занимается врач-гинеколог, однако в случае тревог и сомнений беременная женщина может самостоятельно сравнить указанные в заключении параметры с нормативными (хотя точную оценку этой информации может дать лишь специалист).
Копчико-теменной размер обозначается аббревиатурой КТР. Его нормативные показатели отличаются в разные сроки:
- На момент начала 10 недели КТР – 3-4 мм.
- На 11 неделе – от 4,2 до 5 мм.
- 12 неделя – КТР равен 5-6 мм.
- На 13 неделе показатель составляет до 7,5 мм.
Толщина воротникового пространства (ТВП) также варьируется в зависимости от срока. В 10 недель она составляет от 1,5 до 2,2 мм, в 11 недель может достигать 2,4 мм, в 12 недель – до 2,5 мм, а в середине 13 недели – до 2,7 мм.
Наличие или отсутствие носовой кости относят к важнейшим маркерам патологий, но беременной женщине не следует пугаться, если не указан ее размер – в норме носовую кость нельзя точно измерить. С 12 недель размер кости составляет 3 мм и больше.
Важным параметром является и ЧСС (частота сердечных сокращений), проще говоря, пульс эмбриона, который в первом триместре постепенно становится менее интенсивным:
- в 10 недель – от 161 до 180 ударов в минуту;
- на 11 неделе – от 158 до 170 ударов;
- 12 неделя – 149-173 удара в минуту;
- на 13 неделе – от 146 до 170 ударов в минуту.
При многоплодной беременности некоторые из данных показателей могут оказаться ниже, что допустимо.
Выход показателей за указанные диапазоны является поводом для назначения углубленных исследований, иногда с внедрением в плаценту. К сожалению, последствием таких процедур, как амниоцентез (пункция с забором околоплодных вод), может стать гибель плода или выкидыш.
Во сколько недель делают первое УЗИ при беременности
Плановые исследования плода обязательны. Их делают в средине или конце каждого триместра. Сроки проведения первого УЗ-скрининга зависят от самочувствия будущей матери вначале гестации.
В 1 триместре по графику УЗ-скрининг назначают в конце третьего акушерского месяца (1 мес. равен 28 дням). То есть, плановое первое УЗИ при беременности делают в 12 или 13 гестационных недель. Гинеколог дату вычисляет по месячным от начала последней менструации. По факту же оплодотворение происходит на 14―16 суток позже (со дня овуляции). Поэтому разница между сроком гестации и истинной длительностью беременности составляет две недели.
На сроке до 2.5 месяцев делают внеплановое первое УЗИ при беременности. Это промежуток с 25 дня от начала месячных до 12 недели гестации.
На ранних сроках незапланированное УЗИ делают в случае:
- осложнений гестации (скачки давления, другое ухудшение самочувствия);
- признаков срыва беременности (боль, кровотечение);
- симптомов замирания плода (тошнота, температура);
- внематочной беременности (болит с одной стороны, не действуют болеутоляющие);
- женщина входит в группу риска (вероятность врожденного порока, выкидыша, другое);
- выявления инфекции, мочеполовой болезни или онкологии.
УЗИ при подозрении внематочной беременности можно делать через 1.5―2 недели после овуляции. Оплодотворенное яйцо увеличивается быстро. Если оно осталось внутри фаллопиевой трубы, спустя несколько суток боли яйцевод разрывается. При несвоевременной медицинской помощи женщина умрет от кровопотери.
Смотрите мастер-класс по первому скринингу:
Что еще нужно помнить?
Подготовка беременной к УЗИ должна включить выбор места, в котором будет проходить ультразвуковая диагностика. Большинство женщин сегодня проходят плановые ультразвуковые исследования в женской консультации, однако с каждым днем все растет число тех, кто предпочитает платные медицинские услуги, считая, что их качество будет более высоким. В данной ситуации все зависит от личных предпочтений беременной женщины.
Если исследование планируется не в женской консультации, а в платном медицинском центре, нужно заранее позвонить туда и узнать, что необходимо взять с собой и нужна ли какая-либо дополнительная подготовка. Возможно, доктор даст какие-то дополнительные рекомендации касательно подготовки.
На ультразвуковую диагностику обязательно нужно брать полотенце и пеленку. Это необходимо, чтобы постелить их на кушетку, на которой будет располагаться пациентка во время проведения диагностического исследования. Кроме того, нелишним будет взять специальные салфетки, при помощи которых можно будет стереть с живота проводящий гель, используемый в ходе исследования. Можно также захватить с собой влажные салфетки для этой же цели.
Если будет проводиться внутривлагалищное исследование, желательно соблюсти гигиену половых органов и принять душ непосредственно перед отправлением в женскую консультацию или клинику.
Также необходимо не забыть взять с собой все необходимые документы. Они представлены обменной картой, полисом медицинского страхования и паспортом. Если диагностика проходит в женской консультации, нужно иметь при себе талон, который был выдан при записи на процедуру в регистратуре.
Необходимо прибыть на процедуру заранее, хотя бы за пятнадцать минут до ее начала. В платных клиниках ввиду меньшей нагрузки пациента могут принять немного раньше. Также рекомендуется взять с собой воды, если придется длительное время провести в очереди в женской консультации.
Может ли навредить УЗИ
УЗИ – это процедура, которая может проводиться неоднократно без опасности для здоровья будущей матери и плода и для течения беременности. На сегодняшний день она считается высокоточным методом диагностики, неспособным навредить плоду и дающим показательные результаты при условии соблюдения всех современных принципов и стандартов проведения.
В ходе исследования используется способность ультразвуковых волн отражаться от различных поверхностей. «Эхо», которое возвращается к ультразвуковому оборудованию от тканей организма, трансформируется в изображение исследуемой области. При этом такие волны не остаются в теле, не накапливаются в нем и не причиняют другого вреда. Они обеспечивают точную и детальную информацию, которая представляет огромную диагностическую ценность.
При этом важно понимать, что сами по себе результаты УЗИ не являются решающими при оценке развития плода или здоровья матери. Они всегда дополняются другими методами исследований, если в этом есть необходимость.. В ходе исследования женщина не испытывает боли или каких-либо неприятных ощущений
При проведении трансабдоминального УЗИ ей необходимо лечь на кушетку и освободить от одежды живот, после чего врач наносит на кожу гель и приступает к исследованию. Оно заключается в ведении манипулы УЗИ по коже живота и передаче изображения на монитор оборудования. При трансвагинальном УЗИ используется небольшой датчик, на который надевается одноразовый презерватив с нанесенным на него гелем. Датчик вводится во влагалище.
В ходе исследования женщина не испытывает боли или каких-либо неприятных ощущений. При проведении трансабдоминального УЗИ ей необходимо лечь на кушетку и освободить от одежды живот, после чего врач наносит на кожу гель и приступает к исследованию. Оно заключается в ведении манипулы УЗИ по коже живота и передаче изображения на монитор оборудования. При трансвагинальном УЗИ используется небольшой датчик, на который надевается одноразовый презерватив с нанесенным на него гелем. Датчик вводится во влагалище.
На сегодняшний день, помимо стандартного УЗИ, выделяют также доплер-исследование, позволяющее оценить состояние сосудов плода, и 3D/4D-УЗИ, более современные методы, обеспечивающие «высокую информативность для визуализации отдельных лицевых структур у плода после 11 недель беременности даже при трансабдоминальном исследовании. Учет трехмерных анатомических изображений отдельных анатомических структур позволит проводить четкую диагностику аномалий развития лица в эти сроки. Использование в архивации 3D/4D-изображений позволит объективно оценить анатомическую картину и принять обоснованное решение по ведению беременности».
Пренатальные лаборатории
Исследования, проводимые в этих лабораториях, направлены на уточнение поставленного при УЗИ диагноза. Исследуются околоплодные воды, наблюдаются патологии, проводится биопсия хориона. Если патологии плода очень тяжелые, на ранних сроках предлагается прерывание беременности.
Иногда первоначальное исследование допускает ошибку и пренатальные лаборатории не подтверждают поставленного диагноза. С другой стороны, есть возможность предсказать возможные осложнения при беременности и запланировать проведение родов таким образом, чтобы снизить риски и для матери, и для ребенка.
Преимущества диагностики
В сравнении с другими методами диагностики, УЗИ при беременности имеет ряд преимуществ:
- Безопасность. Даже превышенная интенсивность ультразвуковых волн не оказывает негативного влияния на живые ткани человека (в том числе и на эмбрион).
- Эффективность. Эхография дает полную и четкую картину состояния внутренних органов и их размеров.
- Доступность. Практически каждый медицинский центр оснащен оборудованием для УЗИ.
- Безболезненность. Данная процедура не доставляет исследуемым никакого дискомфорта.
- Быстрый результат. Оценка состояния здоровья при этом методе происходит в режиме реального времени, не нужно ждать результатов.
Среди методов оценки внутриутробного развития плода одним из самых эффективных считается эхография.
https://youtube.com/watch?v=EcMBJmRZ_aA









