Дыхательная недостаточность у новорожденных
Содержание:
- Текст подготовил
- Патогенез обструктивного бронхита у детей
- Как измеряют сатурацию?
- Определение болезни. Причины заболевания
- Что означает КТ1, КТ2, КТ3, КТ4 при вирусной пневмонии COVID-19?
- Лечение обструктивного бронхита у детей
- Прогноз. Профилактика
- Симптомы обструктивного бронхита у детей
- Почему при коронавирусе снижается сатурация?
- Поражение легких КТ2
- Зачем измеряют сатурацию при коронавирусе?
- Как поднять сатурацию после вирусной пневмонии?
- Виды ОДН:
- Что делать, если упала сатурация?
- Выводы
- Сведения об авторах Улумбекова Гузель Эрнстовна – доктор медицинских наук, руководитель Высшей школы организации и управления здравоохранением (ВШОУЗ),
- Калашникова Александра Владимировна – научный сотрудник Научно-исследовательского центра по анализу деятельности системы здравоохранения Высшей школы организации и управления здравоохранением (ВШОУЗ)
- Мокляченко Алина Викторовна – кандидат технических наук, старший научный сотрудник Научно-исследовательского центра по анализу деятельности системы здравоохранения Высшей школы организации и управления здравоохранением (ВШОУЗ)
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Список источников
- Котов М.А. Опыт применения компьютерной томографии в диагностике заболеваний органов дыхания у детей / Материалы X Невского радиологического Форума (НРФ-2018). – СПб., 2018, Лучевая диагностика и терапия. 2018. № 1 (9). — С. 149.
- Панов А.А. Пневмония: классификация, этиология, клиника, диагностика, лечение, 2020.
- Бова А.А. Пневмонии: этиология, патогенез, клиника, диагностика, 2016.
- Chl Hong, M.M Aung , K. Kanagasabai , C.A. Lim , S. Liang , K.S Tan. The association between oral health status and respiratory pathogen colonization with pneumonia risk in institutionalized adults, 2018.
- Yang-Pei Chang, Chih-Jen Yang, Kai-Fang Hu, A-Ching Chao, Yu-Han Chang, Kun-Pin Hsieh, Jui-Hsiu Tsai, Pei-Shan Ho, Shen-Yang Lim. Risk factors for pneumonia among patients with Parkinson’s disease: a Taiwan nationwide population-based study, 2016.
- Клинические рекомендации по диагностике, лечению и профилактике тяжелой внебольничной пневмонии у взрослых. Министерство здравоохранения РФ, 2019.
Патогенез обструктивного бронхита у детей
В патогенезе обструктивного бронхита важную роль играет система очищения дыхательных путей. Слизистая оболочка нижней трети трахеи и бронхов представлена бокаловидными клетками. Они непрерывно вырабатывают слизь, в состав которой входят бактерицидные вещества. Эта слизь покрывает реснички эпителия дыхательных путей. Они непрерывно выполняют поступательные движения, выводя слизь из лёгких, тем самым выполняя защитную функцию бронхиального дерева.
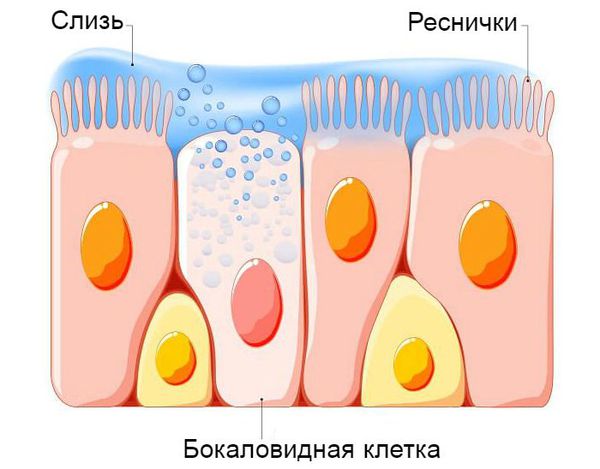
При нормальной работе дыхательной системы ребёнок активен, его сон и аппетит не нарушены, дыхание ровное, спокойное, свободное, в нём симметрично участвуют обе половины грудной летки без привлечения мышц шеи, плеч и диафрагмы. Ритм дыхания в течение дня может меняться как по частоте, так и по глубине. При повреждении защитной системы трахеи и бронхов дыхание нарушается, состояние ребёнка ухудшается.
Ведущими механизмами развития обструктивного бронхита являются:
- бронхоспазм;
- гиперсекреция слизи;
- отёк бронхиальной стенки.
Бронхоспазм развивается под воздействием биологически активных веществ, которые выделяются в ходе воспалительной реакции вирусного происхождения. Однако в некоторых случаях он может развиться при непосредственном воздействии вирусов на нервные окончания β2-рецепторов.
Процесс образования слизи на фоне вирусной инфекции усиливается, так как увеличивается количество и размеры бокаловидных клеток. Иногда в них трансформируются некоторые эпителиальные клетки. В связи с изменением своего химического состава слизь становится вязкой. Реснитчатый эпителий, который обычно выводит её из лёгких, отслаивается. Обычных способов выведения секрета становится недостаточно. Развивается обструкция дыхательных путей.
Отёк бронхиальной стенки на фоне вирусной инфекции развивается быстро. Этому способствует повышенная проницаемость сосудов ребёнка и чрезмерно развитая лимфатическая и кровеносная система дыхательных путей. В результате проходимость воздуха по бронхам нарушается.
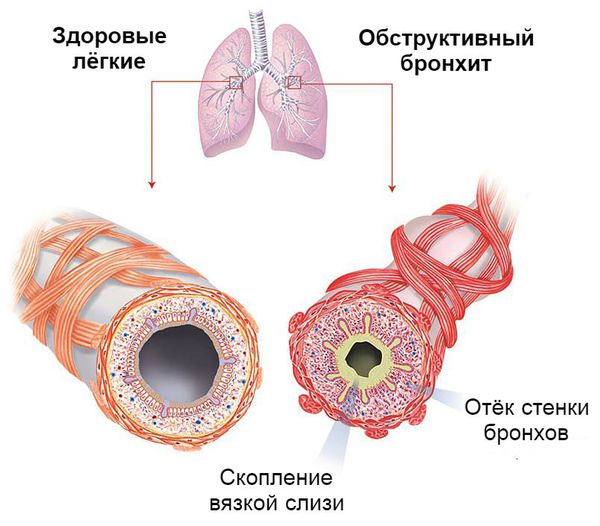
Так как у детей до трёх лет слабо развита гладкая мускулатура бронхов, бронхоспазм редко выступает главным механизмом сужения просвета бронхов при обструктивном бронхите. На первое место выходит гиперсекреция слизи с отслойкой реснитчатого эпителия и отёк бронхиальной стенки. Поэтому детям в этом возрасте при выслушивании лёгких характерны признаки «влажного лёгкого» — влажные мелкопузырчатые хрипы с обеих сторон. Лишь у детей старше трёх лет на первый план начинают выступать проявления бронхоспазма.
Некоторые исследователи считают, что бронхообструкция у детей — это не только нарушение дыхания, но и своеобразный защитный механизм. Так как поражённый реснитчатый эпителий не может играть барьерную роль, его функции начинает выполнять обструкция бронхов: она не позволяет микроорганизмам проникать в лёгочную ткань из верхних дыхательных путей. В пользу этого предположения свидетельствует тот факт, что при обструктивном бронхите, в отличие от простого, гораздо реже развивается пневмония.
Как измеряют сатурацию?
Сатурацию измеряют пульсоксиметром. Мобильными приборами оснащены бригады скорой помощи. Приобрести его можно и для домашнего мониторинга. Прибор напоминает прищепку, которая крепится на палец.
В течение минуты датчик со светодиодами считывает данные, а именно цвет крови (гемоглобина), который меняется в зависимости от сатурации, а также специфический пульсирующий световой сигнал, меняющийся в зависимости от изменений артериального давления.
На дисплее пульсоксиметра отображаются две цифры — верхняя показывает процент кислорода в крови, нижняя — пульс.
Сатурацию измеряют в положении сидя или лежа, рука пациента должна лежать на поверхности, а не висеть в воздухе.
В больницах также используются инвазивные приборы, с помощью которых лаборанты определяют газовый состав крови. Для этого осуществляется ее забор из артерии или вены.
Определение болезни. Причины заболевания
Обструктивный бронхит — это воспаление бронхов, которое сопровождается сужением их просвета (обструкцией), бронхоспазмом и нарушением проходимости воздуха. Проявляется одиночным, но достаточно частым кашлем, шумным, затруднённым дыханием и свистящими звуками на выдохе.
С обструктивным бронхитом сталкиваются дети любого возраста. В основном он возникает в период, начиная с 6 месяцев до 5 лет. Ему подвержены дети с ослабленным иммунитетом, аллергией, генетической предрасположенностью, повторными и затяжными ОРВИ.
Число заболеваний, протекающих с синдромом бронхообструкции, неуклонно растёт, хотя причины этого пока неясны. В России заболеваемость обструктивным бронхитом составляет 75-250 случаев на 1000 детей 1-3 лет, что на 2 порядка выше, чем при пневмонии. В амбулаторной практике США распространённость заболевания оценивается в 60-70 случаев на 1000 детей 0-2 лет, однако к 4-м годам и старше этот показатель резко снижается до 35 случаев на 1000 детей.
Чаще всего обструктивный бронхит развивается в ответ на респираторные вирусы, особенно на респираторно-синцитиальный вирус. Он является причиной болезни у 85 % детей до 6 месяцев и 28 % детей постарше. Реже заболевание вызывают другие респираторные инфекции:
- риновирусы — у недоношенных детей (особенно с бронхолёгочной дисплазией и находящихся на искусственном вскармливании);
- вирусы парагриппа 3-го типа — у детей 1-3 лет;
- аденовирусы — у детей 4-6 лет;
- вирусы парагриппа;
- энтеровирусы.
В последние 10-15 лет среди причин обструктивных форм бронхита часто регистрируют вирусы герпеса: цитомегаловирус, вирус Эпштейна — Барр и вирус герпеса 6-го типа. Также обструктивный бронхит нередко провоцируют грибковые инфекции, особенно если ребёнок регулярно находится в помещении с повышенной влажностью.
В преддошкольном и школьном возрасте заболевание могут вызвать бактерии: патогенные бактерии (микоплазмы и хламидии пневмонии), а также условно-патогенная флора, которая входит в состав нормальной микрофлоры дыхательных путей.
Нередко в развитии заболевания принимают участие сразу несколько вирусов, т. е. микст-инфекции. Они часто становятся хроническими, являясь главной причиной повторных ОРЗ.
Рецидивы обструктивного бронхита обычно возникают на фоне глистной инвазии или хронической инфекции — тонзиллита, кариеса, синусита и др.
Развитию обструктивного бронхита могут предрасполагать факторы риска:
- Отягощённое течение беременности и родов, недоношенность младенца, внутриутробное инфицирование плода, поражение центральной нервной системы на последних неделях беременности, во время или после родов, раннее искусственное вскармливание, дистрофии.
- Особенности, свойственные детям до 3 лет: незрелость иммунной системы, обильное кровоснабжение лёгочной ткани, повышенная проницаемость сосудов, малый диаметр и рыхлость подслизистого слоя бронхов, повышенная податливость их хрящей, вязкость бронхиального секрета, недоразвитие гладкомышечной и эластической ткани.
- Долгое пребывание малыша в горизонтальном положении, более длительный сон, частый плач.
- Употребление алкоголя, пассивное и активное курение во время беременности или кормления — всё это подавляет иммунитет младенца, тормозит созревание и развитие его центральной нервной системы.
- Неблагоприятные факторы внешней среды: воздействие аммиака, хлора, сернокислого газа, окиси углерода, различных кислот, угольной и цементной пыли.
- Частые переохлаждения из-за чрезмерно низкой температуры воздуха в районах крайнего Севера, повышенная влажность и другие факторы, связанные с климатом и географией.
- Аллергический фактор: повышенная чувствительность к продуктам, домашней пыли и шерсти животных. В таких случаях обструктивному бронхиту может сопутствовать аллергический дерматит, ринит и/или конъюнктивит.
Что означает КТ1, КТ2, КТ3, КТ4 при вирусной пневмонии COVID-19?
Чтобы врачи могли объективно оценивать объем поражения легких, взвешивать риски и реагировать на вызовы, был принят единый стандарт классификации вирусных пневмоний по степени тяжести, где:
КТ-0 — отсутствие признаков вирусной пневмонии;
КТ-1 — легкая форма пневмонии с участками «матового стекла», выраженность патологических изменений менее 25%;
КТ-2 — умеренная пневмония, поражено 25-50% легких;
КТ-3 — среднетяжелая пневмония, поражено 50-75% легких;
КТ-4 — тяжелая форма пневмонии, поражено >75% легких.

Процент деструкции легочной ткани определяется по томограммам. Врач-рентгенолог оценивает по пятибалльной шкале каждую из пяти долей легких.* Если признаки пневмонии не выявлены, то значение соответствует 0; 1 балл свидетельствует о поражении легких 5%, и так далее.
* Согласно «Временным методическим рекомендациям» Министерства Здравоохранения РФ от октября 2020 г., принятая и описанная выше балльная система оценки легочных сегментов и долей упразднена. Объективность оценки поддерживается программным обеспечением и медицинской экспертизой.
Иными словами, сокращение КТ1, КТ2, КТ3 или КТ4, которое врач-рентгенолог пишет в заключении, указывает на объемы нефункциональной легочной ткани в совокупности с другими признаками, характерными для той или иной стадии. Это эмпирическая визуальная шкала, принятая рентгенологами.
Данную шкалу визуальной оценки легких по результатам компьютерной томографии (или МСКТ) разработали только во время пандемии новой коронавирусной инфекции. Ее ввели специалисты из Центра диагностики и телемедицины США, изучив КТ-исследования 13 003 человек, которые составили основную выборку.

Примечательно, что скорость перехода пневмонии к следующей, более осложненной степени зависит не только от возраста пациента (чем старше, тем быстрее), но и от текущей стадии заболевания. А именно, если вирусная пневмония SARS-CoV-2 у пациента была выявлена еще на первой стадии (КТ1), то предотвратить переход к следующей (КТ2) будет легче как минимум потому, что сравнительно малому числу вирионов требуется больше времени, чтобы распространиться по легким и спровоцировать более обширный воспалительный процесс. В то время как переход от КТ3 к КТ4 происходит очень быстро, и тогда жизнь пациента находится под угрозой. Анализируя уже упомянутую группу пациентов, ученые из США пришли к выводу, что при переходе в следующую группу, риск летального исхода при коронавирусе увеличивался примерно на 38%.
Процент вовлечения паренхимы (собственно поражения) легких в заключениях обычно указан приблизительно, поэтому диапазон значений может быть довольно широким, однако это не главный показатель. При определении степени тяжести воспаления легких учитываются и другие признаки воспаления легких:
1) Наличие «матовых стекол» на сканах КТ, их локализация, консолидация. «Матовые стекла» — это светлые участки легких на томограммах, которые свидетельствуют об очагах инфильтрации. Плотная ткань не пропускает рентгеновские лучи. «Матовые стекла» — основной признак поражения легких на КТ. Их распространенность и консолидация соответствует тяжелым стадиям пневмонии КТ3 и КТ4.
2) Утолщение междолькового пространства легких или «симптом булыжной мостовой» — ткань легких на сканах КТ имеет внешнее визуальное сходство с брусчаткой. Соответствует тяжелой стадии пневмонии КТ4.
3) Симптом «обратного гало» или «ободка́» — на томограммах выглядит как светлые кольца. Это участки уплотнения вокруг очага инфекции. Считается признаком организующейся пневмонии.
4) Ретикулярные изменения — тонкие линии патологически измененного легочного интерстиция, формирующие сеть.
Если в заключении указана «полисегментарная пневмония», это значит, что признаки воспалительного процесса обнаружены в обоих легких, в нескольких сегментах.

Лечение обструктивного бронхита у детей
Лечение бронхиолита, острого или повторного эпизода рецидивирующего обструктивного бронхита — одна из серьёзных неотложных ситуаций. Поэтому прежде всего доктор должен решить, где будет лечиться ребёнок: в стационаре или в амбулаторных условиях, т. е. на дому.
Показаниями для госпитализации являются:
- возраст малыша до года;
- тяжёлая степень обструкции;
- наличие тяжёлой сопутствующей патологии;
- отягощённый преморбидный фон (рахит, недоношенность, перинатальная энцефалопатия и др.);
- асоциальная семья.
Во всех остальных случаях ребёнок может лечиться амбулаторно.
Основные принципы терапии:
- Этиотропное лечение — направлено на борьбу с причиной развития болезни. Может включать противовирусные и при необходимости иммунотропные препараты. Использовать их в рутинной практике Союз педиатров России не рекомендует, но при наличии признаков гриппа их применение оправдано. Антибактериальные средства могут назначать только при развитии бактериальных осложнений или активации внутренней микрофлоры.
- Патогенетическая терапия — подавляет механизмы, ведущие к обструкции бронхов. Показаны ингаляции с селективными бронхолитиками или ингаляционными глюкокортикостероидами через специальное устройство — компрессорный небулайзер.
- Симптоматическая терапия — приём жаропонижающих препаратов.
- Улучшение дренажной функции бронхов и уменьшение вязкости мокроты. Для разжижения секрета и ускорения его выхода из бронхов показаны муколитики, мукокинетики, употребление достаточного количества жидкости. Отхождению мокроты также способствует перкуссионный массаж грудной клетки, вибромассаж и постуральный дренаж — принятие специального положения, особенно после ингаляции.
Показан полупостельный режи, обильное питье (отвары, морсы, травяные чаи) и гипоаллергенная диета (в основном молочная и растительная пища). Комнату больного нужно регулярно проветривать, ежедневно проводить в ней влажную уборку и увлажнять воздух, чтобы облегчить дыхание и отхождение мокроты.
Если уровень кислорода в крови меньше 90 %, требуется кислородотерапия. Кислород подаётся через носовые катетеры или в кислородной палатке.
Отсасывание слизи из бронхов показано при густой, вязкой мокроте, слабом откашливании и утомлении грудных мышц. Проводится в условиях стационара с помощью электроотсосов и откашливателей.
Среди возможных осложнений, связанных с лечением, наиболее частыми являются:
- индивидуальная непереносимость того или иного препарата;
- побочные действия назначенного средства;
- передозировка препарата при несоблюдении правил его приёма.
Прогноз. Профилактика
При своевременно начатом лечении, чётком соблюдении кратности приёма препаратов и ингаляций, регулярном смотре ребёнка лечащим врачом и коррекции лечения прогноз исхода обструктивного бронхита чаще благоприятный. В противном случае острое течение обструктивного бронхита нередко может переходить в рецидивирующее, а в редких ситуациях — и в непрерывно рецидивирующее.
У 15-30 % детей в результате заболевания развивается бронхиальная астма. У 30-50% детей обструктивный бронхит повторяется в течение года. Этому способствуют очаги хронической инфекции, аллергические заболевания и частые ОРВИ. Однако в возрасте 6-10 лет у большинства детей рецидивы прекращаются.
Чтобы избежать повторных эпизодов заболевания, ребёнок должен оставаться на диспансерном учёте у педиатра, детского пульмонолога или аллерголога в течение года. Детям с рецидивом обструктивного бронхита после трёх лет следует сделать кожные пробы с наиболее распространёнными аллергенами. Положительные результаты проб, повторные приступы обструкции, особенно после ОРВИ, говорят о развитии бронхиальной астмы.
Основные меры профилактики направлены на избегание факторов риска и укрепление иммунитета ребёнка. Для этого необходимо:
- ограничить контакт ребёнка с больными, стараться не переохлаждаться;
- рационально и полноценно питаться, включить в рацион достаточные количество мяса, рыбы, творога, сыра, яиц, овощей, фруктов, кисломолочных продуктов и жидкости, исключить продукты, вызывающие аллергическую реакцию;
- профилактически лечить хронические очаги инфекции;
- регулярно закаляться, вести активный образ жизни, рассчитывать физическую нагрузку с учётом возраста ребёнка;
- вакцинироваться.
Симптомы обструктивного бронхита у детей
Клинические проявления обструкции нередко начинаются с повышения температуры до 37-39 °С и катаральных явлений, таких как насморк, заложенность носа, редкое покашливание. У ребёнка 1-3 лет могут появиться признаки нарушения пищеварения: отрыжка, урчание в животе, понос и др. Все эти симптомы беспокоят пациента на протяжении 1-3 дней.
Начало заболевания может быть острым. При этом симптомы чаще возникают вечером или ночью: ребёнок просыпается от приступа грубого кашля, шумного дыхания и затруднённого выдоха. В случае постепенного развития болезни вышеописанные симптомы обструкции появляются плавно, через 2-3 дня, на фоне нормальной температуры тела, но иногда могут развиться в первые сутки.
Далее присоединяется одышка с участием мышц шеи, плеч и диафрагмы. Ребёнок может быть возбуждённым, беспокойным. Его кожа бледнеет, появляется мраморный рисунок, носогубный треугольник синеет.
Внимательная мама нередко может самостоятельно заподозрить развитие обструктивного бронхита у ребёнка по следующим симптомам:
- кашель со скудной, плохо отходящей мокротой (иногда кашель бывает мучительным и приступообразным);
- свистящие хрипы на выдохе и шумное дыхание, которые усиливаются при кашле, плаче или общем беспокойстве ребёнка;
- участие мышц шеи, плеч и диафрагмы во время дыхания, втягивание межрёберных промежутков и других уступчивых мест грудной клетки;
- раздувание крыльев носа;
- нарастание бледности кожи, появление мраморного окраса;
- учащение дыхания и пульса;
- увеличение шейных лимфоузлов (не всегда).
Стихает бронхообструкция через 5-7 дней по мере уменьшения воспаления в бронхах.
Почему при коронавирусе снижается сатурация?
Не у всех пациентов при COVID-19 снижается сатурация, а только при развитии осложнения — вирусной пневмонии. Снижение сатурации говорит о вероятной дыхательной недостаточности. Если коронавирусная инфекция проникла к легочной ткани, а иммунитет человека не может справиться с ней, в легких начинается деструктивный процесс — альвеолярные перегородки (и интерстиций) повреждаются и воспаляются, а сами альвеолы заполняются жидким экссудатом — в норме они заполнены воздухом и являются начальным пунктом транспортировки кислорода к органа, в том числе к сердцу и головному мозгу. Поскольку при коронавирусе повреждение бронхиального дерева не наблюдается, снижение сатурации у пациента может говорить о сокращении функциональных участков легочной ткани.
Если при коронавирусе сатурация ниже 95%, больного могут госпитализировать.
Поражение легких КТ2
КТ2 означает, что обнаружено более трех участков воспаления легких по типу «матового стекла» диаметром не более 5 см. Также как и в случае с КТ1, это внебольничная пневмония, при которой не нужна госпитализация. Пациент лечится дома, соблюдая рекомендации врача. КТ легких поможет ответить на вопрос — имеется ли активный воспалительный процесс и тенденция к консолидации «матовых стекол». Если лечение не помогает, и становится хуже, рекомендовано сделать повторное КТ легких, чтобы оценить динамику и скорректировать лечение. Поскольку у пациента с умеренной пневмонией КТ2 может быть поражено до 50% легких, после основного лечения необходима реабилитация.
Зачем измеряют сатурацию при коронавирусе?
Сатурацию при коронавирусе измеряют, чтобы быстро выявить опасную для жизни гипоксемию. Таким образом определяют тяжесть заболевания и принимают решение о дальнейших действиях: госпитализация, кислородная поддержка, компьютерная томография.
В зарубежной литературе есть термин «тихая гипоксемия» (Silent Hypoxemia), который появился только недавно, в условиях пандемии COVID-19, когда стало ясно, что довольно большой процент пациентов поступает в больницу с острой нехваткой кислорода, непропорциональной симптомам. Выходит так, что больные могут дышать, не задыхаются, сильный кашель и температура отсутствуют, при этом легкие сильно поражены, сатурация критически низкая, и необходим дополнительный кислород.
Может ли пациент с симптомами коронавируса как-то заподозрить у себя нехватку кислорода в связи с пневмонией? Да.
Как поднять сатурацию после вирусной пневмонии?
Если и после перенесенного коронавируса сатурация немного снижена, то это нормально — легочной ткани требуется время на восстановление прежней жизненной емкости дыхательного органа. Крайне полезны дыхательная гимнастика (см. комплекс дыхательных упражнений Стрельниковой) и прогулки на свежем воздухе с умеренными физическими нагрузками.
Для предотвращения агрессивного спаечного процесса в легких пациентам с выраженными на КТ фиброзными изменениями; обычно при КТ-4, КТ-3, реже при КТ-2 и очень редко при КТ-1 назначается антиоксидантная терапия пневмофиброза, которая включает диету, обогащенную антиоксидантами, ацетилцистеин, витамины группы Е (если нет аллергии).
Для уточнения диагноза и причин сниженной сатурации, после коронавируса важен КТ-контроль.
Виды ОДН:
- вентиляционная: угнетение ЦНС (кома любой этиологии, ЧМТ, менингит или энцефалит, острые отравления); нарушения нервно – мышечной регуляции дыхания (судорожный статус, столбняк, ботулизм, полиомиелит, полирадикулоневрит, миастения), процессы, ограничивающие растяжимость грудной клетки (сухой плеврит, боль, переполненный желудок, парез кишечника);
- обструктивная: западение языка, острый эпиглотит, ларингоспазм, острый бронхиолит, приступ бронхиальной астмы, инородное тело бронхов;
- шунто–диффузионная: ДН при шоке любой этиологии, вирусные и пневмоцистные пневмонии, кардиогенный отёк лёгких, отравления бензином, керосином;
- смешанная: крупноочаговая пневмония, экссудативный плеврит, пневмоторакс, долевые или тотальный ателектаз лёгкого, отравления фосфорорганическими соединениями.
Что делать, если упала сатурация?
Не паникуйте из-за снижения сатурации — нормальные жизненные показатели можно быстро восстановить, и даже значение 70% в течение нескольких дней совместимо с жизнью, причем шансы могут быть даже выше, если у пациента, например, хроническая обструктивная болезнь легких, и к низкому уровню кислорода его организм уже адаптировался. Сатурация может падать несколько дней.
Тем не менее, если при коронавирусе сатурация упала до 95%, 93, 90…%, а все измерения произведены верно (важно проверить, чтобы у пульсоксиметра был адекватный уровень заряда батареи, а сам прибор был зарегистрирован как медицинское изделие, а не приобретен у сомнительного производителя) — необходимо вызвать скорую помощь
Выводы
1. В России с 1980 по 2015 г. показатель младенческой смертности снизился на 70%, перинатальной смертности – на 47%. Однако по сравнению с «новыми-8» странами ЕС в России коэффициент младенческой смертности в 1,6 раза выше, коэффициент перинатальной смертности – в 2,3 раза выше. Это говорит о наличии существенных резервов в улучшении данных показателей.
2. В России с 1990–1991 по 2015 г. показатели первичной заболеваемости детей и подростков резко возросли практически по всем классам болезней.
3. В структуре причин детской инвалидности (0–17 лет) преобладают психические расстройства (26%) и болезни нервной системы (24%). Эти причины являются предотвратимыми и управляемыми методами своевременной профилактики, лечения и реабилитации.
4. В России с 2000 по 2015 г. факторы, определяющие мощность педиатрической службы сократились: обеспеченность детского населения педиатрами – в 1,3 раза, педиатрическими койками – в 1,9 раза. С 2007 г. обеспеченность врачами-педиатрами участковыми сократилась на 13%. Сегодня их дефицит превысил 10 тыс. врачей от установленных нормативов
5. Для улучшения показателей здоровья детей и подростков необходимо предпринять меры по совершенствованию работы педиатрической службы – привести мощности педиатрической службы в соответствие с потребностями детского населения в профилактической и медицинской помощи.









